Samenvatting
Depressie is een van dé kwalen van de eeuw. De medicamenteuze en cognitief-gedragstherapeutische aanpak zijn welbekend. Binnen de gedragstherapie zijn twee vanuit de gedragsanalyse geïnspireerde benaderingen in opkomst: ‘Behavioral Activation’ en ‘Acceptance and Commitment Therapy’. Behavioral Activation focust op het doen toenemen van gezond gedrag en van de bekrachtiging daardoor. Acceptance and Commitment Therapy onderzoekt welke gedachten en gevoelens vermeden worden en streeft naar aanvaarding van deze belevingen, om van daaruit over te gaan tot actie. Eerste, nog schaarse, onderzoeksresultaten zijn bemoedigend voor beide. Verder onderzoek dient uit te wijzen of deze benaderingen een blijvende plaats verdienen naast de reeds erkende.
Inleiding
Depressie is een van dé kwalen van de eeuw (WHO, 2004). De zelfmoordcijfers liggen vrij hoog, in België meer nog dan in Nederland (Santos, Sermeus, Anelli, Kupers, & Martin, 2003). Terecht wordt er dan ook veel over gepubliceerd. Vooral de medicamenteuze aanpak en de cognitieve therapie voor depressie krijgen veel aandacht.
Het therapeutisch landschap is geenszins ‘af’, maar is volop in evolutie. Cognitieve therapie kenmerkt zich door het rechtstreeks trachten te veranderen van cognities. Recent wordt ook ‘mindfulness’ geïntegreerd binnen cognitieve therapie (Teasdale et al., 2000). Mindfulness situeert zich in een grotere stroming die zich meer richt op aanvaarding van gedachten en gevoelens dan op rechtstreekse verandering. Ook Acceptance and Commitment Therapy (ACT) sluit zich hierbij aan. Dit artikel belicht ACT en Behavioral Activation, twee benaderingen waarin recente evoluties zitten, en die steunen op gedragsanalytische achtergronden. Kenmerkend is dat ze, in tegenstelling tot cognitieve therapie, niet de inhoud van de cognities trachten te wijzigen, maar zich op de context richten. Behavioral Activation doet dat door zich te richten op het uitwendige gedrag. ACT tracht inwendige gebeurtenissen in een ander kader te plaatsen (terug te laten zien als gedrag).
Om volledig te zijn dient ook een derde recente, gedragsanalytische benadering te worden vermeld: functioneel analytische psychotherapie. Hierop wordt verder niet ingegaan, omdat er nog geen wetenschappelijke onderzoeksgegevens over beschikbaar zijn. Het enige beschikbare onderzoek betreft de behandeling van depressie met cognitieve therapie, aangevuld met functioneel analytische therapie (Kohlenberg, Kanter, Bolling, Parker, & Tsai, 2002; toegelicht in Kanter, Callaghan, Landes, Busch, & Brown, 2004).
Behavioral Activation
Reeds begin jaren zeventig werd vooral onder impuls van Lewinsohn een gedragstherapeutische aanpak van depressie uitgewerkt, gebaseerd op operante en respondente conditioneringsprincipes (Lewinsohn, 1974). Deze benadering richtte zich op het doen toenemen van positieve ervaringen en positieve bekrachtiging, en het doen afnemen van negatieve ervaringen. Eind jaren zeventig viel dit echter stil na publicatie van gemengde onderzoeksbevindingen en met de doorbraak van de cognitieve therapie (Kanter et al., 2004). Het ontbreken van rechtstreekse cognitieve manipulaties werd beschouwd als een ernstige beperking van deze aanpak. Sindsdien kreeg men gemengde behandelingen: cognitieve strategieën werden geïntegreerd in gedragstherapie en omgekeerd.
Begin jaren negentig rees opnieuw de vraag of de zuiver gedragstherapeutische benadering niet te vlug was verlaten. Een enorme impuls hiertoe werd gegeven door onderzoek van Neil Jacobson. Vooral het onderzoeksverslag uit 1996 is een mijlpaal (Jacobson et al., 1996). Sindsdien is een heropstanding van Behavioral Activation begonnen en werden verschillende gedragsactiveringsprogramma’s uitgewerkt. Eerst en vooral is er de oorspronkelijke Behavioral Activation van Jacobson. Deze was volledig gebaseerd op het activeringsonderdeel van de cognitieve therapie van Beck (Beck, Rush, Shaw, & Emery, 1979). Doel was activering van patiënten in hun natuurlijke omgeving; het kernidee blijft zeer eenvoudig (zie figuur 1).
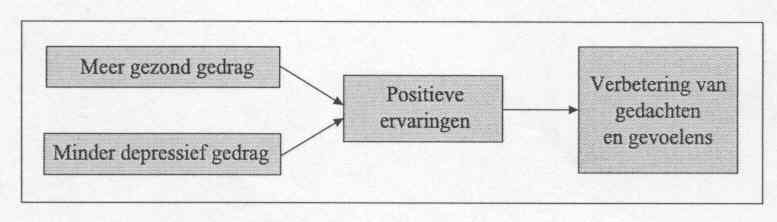
1
Kernidee van gedragsactivering.
Registratie van dagelijkse activiteiten, beoordeling van het plezier en meesterschap dat via deze activiteiten wordt bekomen, het stelselmatig verhogen van de moeilijkheidsgraad van de activiteiten, imaginaire oefening, bespreking van specifieke problemen (en eventueel het aanwenden van gedragstherapeutische technieken om die problemen aan te pakken), en socialevaardigheidstraining, waren vaste ingrediënten. Nadien (voor een volgend onderzoek) bouwde Jacobson de Behavioral Activation verder uit volgens gedragsanalytische principes, met onder meer aandacht voor functionele analyses (zie Figuur 2).
Eerst worden patiënten bewust gemaakt van hoe inwendige en externe gebeurtenissen kunnen leiden tot emotionele reacties, en hoe ze hierop een vermijdingspatroon ontwikkelen.
Het doel is dan de patiënten te helpen weer gezond gedrag te tonen, door de ontwikkeling van copingstrategieën. Als eerste stap leren patiënten functionele analyses te maken van het eigen gedrag, om vervolgens een bewuste keuze te maken voor bepaald gedrag, en dat te integreren in hun levenswijze. De primaire techniek bestaat erin patiënten te leren tot actie over te gaan.
Verder wordt het plezier en de beheersing (mastery) van de activiteiten gescoord, worden steeds moeilijkere activiteiten afgesproken (hiërarchische activiteitenopbouw) die kunnen leiden tot plezier en beheersing, worden de activiteiten in verbeelding geoefend om obstakels op te sporen, en worden rollenspel, occasionele afleiding van problemen en onprettige gebeurtenissen, mindfulness-training of -relaxatie, zelfbekrachtiging en vaardigheidstraining gebruikt om specifieke problemen aan te pakken.
Behavioral Activation duurt meestal 20 à 24 sessies.
Figuur 2 Behavioral Activation.
Later gingen anderen zich de vraag stellen of het niet mogelijk was om Behavioral Activation nog verder te zuiveren. Ze vroegen zich af of procedures die verder gingen dan systematische activering wel nodig waren en ontwikkelden de ‘Brief Behavioral Activation Treatment for Depression’ (Lejuez, Hopko & Hopko, 2001; Hopko, Lejuez, Ruggiero & Eifert, 2003; Lejuez, Hopko, LePage, Hopko, & McNeil, 2001). Men deed hierbij beroep op oerprincipes uit de leertheorieën en gedragstherapie (zie figuur 3).
Brief Behavioral Activation Treatment for Depression is niet alleen korter dan Behavioral Activation wat betreft het aantal sessies, maar ook de duur van de sessies wordt ingekort van ongeveer 1 uur bij eerste sessies (om de principes en registratie duidelijk te maken) tot 15 à 30 minuten bij de latere sessies. Het gewicht van functionele analyse is minder, en Brief Behavioral Activation Treatment for Depression bevat geen oefening in verbeelding, geen afleiding, geen mindfulness- en geen vaardigheidstraining in (tenzij op uitdrukkelijk verzoek). Wel gemeenschappelijk met Behavioral Activation is het gefaseerd doen toenemen van activiteiten en het streven naar affectverandering, als gevolg van toegenomen bekrachtiging van gezond gedrag.
Eerst wordt de functie van depressief gedrag nagegaan, en worden pogingen ondernomen om positieve bekrachtiging (bijvoorbeeld sympathie) en negatieve bekrachtiging (bijvoorbeeld ontsnappen aan verantwoordelijkheden) van depressief gedrag te verminderen, en wordt de behandelvisie toegelicht.
Dan start een systematisch activeringsprogramma om de frequentie en bekrachtiging van gezond gedrag te verhogen.
Indien mogelijk worden familie en/of vrienden betrokken, en wordt met hen zelfs een contract opgesteld waarin afgesproken wordt wat niet bekrachtigd wordt en wat wel, en hoe. Tevens wordt een wekelijkse zelfregistratie van activiteiten binnen grote levensdomeinen (relaties, werk, hobby’s en ontspanning, gezondheid) opgesteld.
Vijftien activiteiten worden gerangschikt volgens moeilijkheidsgraad. De patiënt begint dan systematisch de hiërarchie te doorlopen. Per activiteit worden weekdoelen en einddoelen gesteld (in termen van frequentie en duur). Wekelijks worden ook beloningen afgesproken die de patiënt zichzelf kan toedienen als de doelen bereikt zijn.
Behavioral Activation Treatment for Depression duurt 8 à 15 sessies.
Figuur 3. Brief Behavioral Activation Treatment for Depression.
Het Behavioral Activation-programma werd uitgegeven in boekvorm (Martell, Addis, & Jacobson, 2001) en onlangs besproken (Hermans & Van de Putte, 2004;). Het verkorte programma werd eveneens uitgegeven in boekvorm, maar ook als een artikel gepubliceerd (Lejuez, Hopko, & Hopko, 2001; 2002). Drie gevalsbeschrijvingen van de verkorte versie werden gepubliceerd, evenals een denkoefening en gevalsbeschrijving rond de integratie van het verkorte programma binnen dialectische gedragstherapie, om zelfmoord bij patiënten met een borderline persoonlijkheidsstoornis te voorkomen (Hopko, Sanchez, Hopko, Dvir, & Lejuez, 2003; Lejuez, Hopko, LePage, Hopko, & McNeil, 2001).
Onderzoek naar Behavioral Activation bij depressie
Behavioral Activation
Alles begon met het onderzoek van Jacobson et al. uit 1996. Dit was een zogenaamde ‘ontmantelingsstudie’. Jacobson vertrok van de behandeling zoals die werd voorgeschreven door Beck et al. (1979). Samen met specialisten in cognitieve therapie ontleedde hij deze behandeling aan de hand van drie behandelelementen in drie delen:
- Behavioral Activation;
- Behavioral Activation plus de aanpak van automatische, disfunctionele (negatieve) gedachten in specifieke situaties (eerste element van cognitieve therapie);
- Behavioral Activation plus de aanpak van automatische, disfunctionele gedachten, plus het werken aan onderliggende kernopvattingen of schema’s, door cognitieve therapeuten noodzakelijk geacht om tot verandering te komen.
In het onderzoek werden 152 patiënten met majeure depressie op toeval toegewezen aan één van de drie behandelgroepen. Alle behandelingen werden verricht door ervaren cognitieve therapeuten. De uitvoering van de behandelingen werd nauwgezet gecontroleerd via video-opnames.
De behandelprotocollen werden correct gevolgd. De interventies bleken ook in de praktijk te onderscheiden, zoals gepland. Bij Behavioral Activation werden geen disfunctionele gedachten of onderliggende schema’s aangepakt. Alle patiënten kregen minimaal twaalf en maximaal twintig behandelsessies. Bij evaluatie onmiddellijk na de behandeling en vervolgens zes maanden later werd geen enkel verschil gevonden tussen de drie groepen op verschillende uitkomstmaten. Ook één en twee jaar later werd geen verschil gevonden (Gortner, Gollan, Dobson, & Jacobson, 1998). Behavioral Activation bleek dus even efficiënt als cognitieve therapie.
Er kwam veel kritiek op de cognitieve therapie in deze eerste studie (Hollon, 2000): de supervisie van de cognitieve therapeuten kwam te laat; niet alle therapeuten waren voldoende degelijk; en het pakket werd onvoldoende geïntegreerd aangeboden, maar te sequentieel. Een tweede studie werd opgezet om aan deze kritiek tegemoet te komen. In deze studie waren ook een medicatieconditie (Paroxetine) en een placeboconditie (pil) opgenomen. Bovendien werd gewerkt met een meer uitgewerkte versie van Behavioral Activation (zie figuur 2). Deze tweede studie werd nog maar zeer recent beëindigd. De resultaten zijn in publicatie (Dimidjian, 2005; persoonlijke communicatie). Voor milde depressie bleken alle behandelingen dezelfde effecten te hebben. Voor matige tot zware depressie daarentegen gaf Behavioral Activation betere resultaten dan cognitieve therapie, en evenwaardige aan medicatie. Medicatie gaf dan echter weer een groter uitvalpercentage en een kleiner aantal volledige remissies, zodat Behavioral Activation misschien wel dé voorkeursbehandeling voor matige en zware depressie wordt.
Brief Behavioral Activation Treatment for Depression
Een recente studie betrok 25 gehospitaliseerde patiënten met de hoofddiagnose depressie in een onderzoek (Hopko, Lejuez, LePage, Hopko, & McNeil, 2003). Bijkomend had 44% van de deelnemers een middelenprobleem, 40% een angststoornis, en 16% een borderline persoonlijkheidsstoornis. Op toeval werden de patiënten toegewezen aan Behavioral Activation Treatment for Depression, of aan standaard ondersteunende psychotherapie (op de afdeling draaide overigens eveneens een token economy). De behandeling duurde maximaal slechts twee weken. Dit bleek genoeg om, ondanks de kleine groep, statistisch en klinisch significante verschillen te bekomen. In de Behavioral Activation Treatment for Depression-conditie daalde de Beck-score van 35 naar 19, en bij de supportieve therapie van 37 naar 30.
Een andere studie onderzocht het verband tussen de beloningswaarde van activiteiten en de graad van (niet-klinische) depressie bij studenten (Hopko, Armento, Cantu, Chambers, & Lejuez, 2003). Zoals verwacht was er een significant omgekeerd verband. Meer nog: studenten die meer activiteiten deden met lage beloningswaarde, bleken een week later een hogere Beck-score te hebben. De richting van het verband was echter niet eenduidig te maken binnen dit onderzoek.
Een kleine klinische studie ten slotte onderzocht de effectiviteit van deze aanpak bij depressieve kankerpatiënten. Significante verbeteringen werden gevonden na de behandeling, en nog sterkere bij vervolgonderzoek na drie maanden (Hopko, Bell, Armento, Hunt, & Lejuez, in druk).
Uitgebreider vergelijkend onderzoek tussen Brief Behavioral Activation Treatment for Depression en andere interventies is in voorbereiding.
Acceptance and Commitment Therapy (ACT)
ACT is een therapievorm die halverwege de jaren tachtig ontstond onder impuls van Steven Hayes (Hayes, Strosahl, & Wilson, 1999; Vossen, Jansen, & De Mey, 2004). In tegenstelling tot Behavioral Activation is ACT niet specifiek voor depressie ontwikkeld. ACT is bruikbaar bij allerlei problemen waarbij experiëntiële vermijding een rol speelt (angststoornissen, depressie, dissociatie, middelenmisbruik) of waarbij men overweldigd wordt door emoties, gedachten, herinneringen, lichaamsgewaarwordingen (kwaadheid, rouw, relatieproblemen, eetstoornissen, pijn). Experiëntiële vermijding betekent dat men contact met en bewustzijn van bepaalde innerlijke ervaringen tracht te vermijden. Men doet pogingen om de inhoud, vorm of frequentie van deze ervaringen te veranderen, zelfs ten koste van de levenskwaliteit.
Theorie en praktijk werden hand in hand ontwikkeld. Waar gedragsactivering gebaseerd is op (hoofdzakelijk operante) conditioneringsprincipes, gaat de onderliggende theorie van ACT verder. Het is een complexe gedragsanalytische visie die zich toespitst op verbale processen, de zogeheten Relational Frame Theory (Hayes, Barnes-Holmes, & Roche, 2001). Het komt hierop neer dat functies van stimuli (betekenissen, emotionele ladingen) kunnen worden overgedragen op andere stimuli zonder rechtstreekse leerprocessen. Woorden of gedachten kunnen zo de lading krijgen van andere, reële gebeurtenissen, of zelfs van andere woorden. Doordat onze cultuur leert belang te hechten aan deze zaken, gaan we er ook gewicht aan geven. Zo kunnen gedachten en gevoelens doelen op zich worden, ongeacht de realiteit waarnaar ze verwijzen, of zelfs als ze naar geen realiteit meer verwijzen: mensen gaan vaak allerlei innerlijke belevingen als probleem beschouwen en trachten die te vermijden. We lijken als het ware samen te vallen met onze gedachten en gevoelens. Dit verschijnsel wordt ‘cognitieve fusie’ genoemd.
De pogingen om gedachten, gevoelens, herinneringen, pijn, enzovoort te controleren, er tegen te vechten of ze uit de weg te gaan (experiëntiële vermijding) mislukken echter vaak. Affectieve problemen zijn vaak het gevolg van niet-succesvolle pogingen om te ontsnappen aan negatieve inwendige gebeurtenissen. Ook cognitieve symptomen en gedragssymptomen kunnen functioneren als afleiding van inwendige gebeurtenissen. De inwendige gebeurtenissen moeten individueel achterhaald worden: zelfdepreciërende gedachten, ongewenste emoties als schuld, droefheid, pijnlijke herinneringen aan gemiste kansen of mishandeling. Deze gedachten en gevoelens worden niet meer als dusdanig, maar als feiten (cognitieve fusie) gezien. Het proces van het denken wordt gemist. Alleen de producten, het resultaat van het proces, zijn nog duidelijk. Men kan er geen afstand meer van nemen, geen toeschouwerspositie meer innemen. Het ‘zelf-als-object’ wordt niet meer gezien, men is alleen nog subject: men valt samen met wat men hier en nu ervaart.
Therapeutische benadering
Acceptance and Commitment Therapy keert met de patiënt terug naar de realiteit, naar de concrete ervaring, en kijkt naar de resultaten van de gehanteerde strategieën. Vaak is dit een toestand van volledig vastzitten: alle vertrouwde strategieën hebben gefaald. Deze eerste fase wordt ‘creatieve hopeloosheid’ genoemd. Men kan de vertrouwde vermijdingsstrategieën pas loslaten als men ervan overtuigd is dat ze tot niets leiden. Ook bij suïcidaliteit worden de vermijdingsfuncties onderzocht: ‘Wat wil je bereiken met jezelf te doden?’
Vervolgens wordt ingegaan op emotioneel redeneren en cognitieve fusie. Meestal ziet men gedachten en gevoelens niet als dusdanig (als gedachten en gevoelens; als gedrag), maar als realiteiten. Men hangt vast aan wat ze zeggen dat ze zijn, aan de inhoud. Deze wil men veranderen, tracht men te controleren. Deze controlepogingen vormen eigenlijk grotendeels het probleem. Het doel is het omgekeerde: cognitieve defusie, ‘deliteralisatie’ (het niet meer letterlijk nemen van wat je binnenste zegt). Technisch, gedragsanalytisch betekent dit de stimulusequivalentie verzwakken tussen gedachten en gevoelens, en de realiteit.
Als huiswerk wordt in deze fase bijvoorbeeld de opdracht gegeven om lijsten te maken van regelmatig voorkomende gedachten en gevoelens, maar dan geformuleerd als: ‘de gedachte dat …’ of ‘het gevoel dat …’. Deze lijsten kunnen nadien gebruikt worden wanneer men opnieuw meegezogen wordt in depressieve belevingen. Men kan ze checken. Dit kan helpen de automatische responsketen te breken en een andere context aan te brengen. De context van letterlijkheid: ‘Ik ben waardeloos’, wordt er een van: ‘Ik heb gedacht dat ik waardeloos ben’. Belevingen kunnen op deze manier nog ‘redenen’ zijn voor gedrag, maar zijn geen absolute ‘oorzaken’ meer. Het doel is niet bestrijding van de inhoud, niet het controleren van de belevingen, niet de frequentie ervan te verminderen, maar wel de functie ervan te veranderen, aanvaarding van het innerlijke proces. De opdracht houdt alleen in het opmerken, het vaststellen, zonder daarbij inhoud of vorm te veranderen. Men leert hierbij een toeschouwerspositie tegenover zichzelf in te nemen: ‘zelf-als-object’ in plaats van ‘zelf-als-subject’.
Mindfulness-oefeningen kunnen binnen dit kader nuttig zijn, net als heel wat andere defusieoefeningen en -metaforen. Ook zeer pijnlijke herinneringen (mishandeling, verlies van een naaste) komen hierbij aan bod. Aanvaarding van vermeden belevingen is echter geen doel op zich. Het dient enkel om patiënten te helpen hun leven verder te leiden in een door hen gekozen, gewaardeerde richting. Waarden staan hierbij centraal en worden geëxpliciteerd.
Het oorspronkelijke ACT-protocol, dat ook gebruikt werd bij onderzoek, besloeg twaalf groepssessies. Er werd veel gewerkt met oefeningen en metaforen, en telkens werd huiswerk meegegeven.
De volgende zaken kwamen aan bod.
Sessie 1:
- algemene behandelrationale;
- relatie tussen denken en voelen, en gedrag: doel is afstandname van deze zaken;
- eerste fase: creatieve hopeloosheid. Wat hebben deelnemers al geprobeerd (verschillende manieren om gedachten en gevoelens kwijt te raken)? Resultaat: het werkt niet.
Sessie 2:
- vasthouden aan gedachten en gevoelens leidt tot de neiging ze te controleren;
- controleren van belevingen lukt niet.
Sessie 3, 4 en 5:
- defusieoefeningen;
- zelf-als-object in plaats van zelf-als-subject.
Sessie 6:
- redenen zijn geen oorzaken;
- gedachten en gevoelens zijn redenen, rechtvaardigingen, geen oorzaken;
- aangaan van engagement (commitment); bereidheid om depressieve gedachten en gevoelens te hebben (‘willingness’).
Sessie 7:
- laagfrequente, aangename activiteiten inventariseren en engagement aangaan.
Sessie 8 tot 12:
- defusie-oefeningen;
- verder engagement naar laagfrequente aangename activiteiten.
Figuur 4. Acceptance and Commitment Therapy.
Men gaat verduidelijken welke waarden de patiënt belangrijk vindt in zijn leven, en gaat doelen stellen. De klassieke visie van veel patiënten (en onze cultuur) is dat innerlijke ervaringen (angst, zich onbekwaam voelen) het bereiken van de doelen in de weg staan en dus eerst moeten worden weggewerkt. Acceptance and Commitment Therapy streeft naar de doelen, met volledige aanvaarding van de innerlijke ervaringen. Patiënten engageren zich voor gedrag dat in de richting gaat van hun waarden (‘commitment’). Belangrijk is dat ACT-therapeuten niet trachten patiënten te overtuigen met woorden, maar laten ervaren. De concrete ACT-werkwijze is zeer variabel en flexibel: er werden technieken ontleend aan zeer uiteenlopende modellen, doch allemaal passen ze binnen het hoger omschreven gedragsanalytisch kader.
Verdere lectuur
Voor onderzoeks- en opleidingsdoeleinden werd wel een aantal protocollen ontwikkeld, waarvan er verschillende via internet vrij toegankelijk zijn (www.acceptanceandcommitmenttherapy.com). Op het forum kan men discussies volgen of men kan zich inschrijven op een ‘listserve’, waarna men thuis of op het werk rechtstreeks e-mails krijgt met discussies en vragen. Op die manier kan men de ontwikkelingen op de voet volgen, de pioniers en specialisten aan het werk zien (lezen) en met hen communiceren. Zo is het oorspronkelijke protocol voor de groepsbehandeling van depressie beschikbaar (Zettle & Hayes, zonder datum) (zie figuur 4 voor een samenvatting). Andere overzichten (niet-geprotocolleerd) over de werkwijze van ACT bij depressie zijn gepubliceerd (Zettle & Hayes, 2002; Zettle, 2004). Een gevalsbeschrijving van Acceptance and Commitment Therapy bij een 55-jarige man met een 14 maanden aanslepend rouwprobleem is eveneens beschikbaar (Luciano & Cabello, 2001). Recent werd een ACT-protocol ontwikkeld voor de preventie van postnatale depressie (Klausen, 2005), en werd een projectvoorstel gelanceerd voor de preventie van depressie en zelfmoord via ACT (De Groot, 2005).
Onderzoek rond ACT en depressie
Er gebeurde reeds heel wat onderzoek rond Acceptance and Commitment Therapy, en er is nog heel wat onderzoek lopende. De eerste ACT-onderzoeken hadden betrekking op depressie, en dateren reeds van eind jaren tachtig. In een gerandomiseerd onderzoek (Zettle & Hayes, 1986) werden achttien depressieve vrouwen individueel behandeld met cognitieve therapie of met Acceptance and Commitment Therapy. ACT leidde tot betere resultaten, ook bij follow-up.
In een tweede onderzoek (Zettle & Raines, 1989) werden 31 depressieve vrouwen volgens toeval toegewezen aan twee cognitieve therapiecondities of aan een ACT-conditie. Het ging steeds om een twaalf weken durende groepstherapie. Er werden geen verschillen in resultaten gevonden.
Zeer recent, en maatschappelijk relevant, onderzoek gebeurde in Zweden bij 24 werklozen met een depressie (Folke & Parling, 2004). Ze werden op toeval toegewezen aan een ACT-groepstherapie, of aan een standaardaanpak (dit kon echter ook inhouden dat geen therapie werd gegeven). De ACT-behandeling bestond uit slechts één individuele sessie en vijf groepssessies. Na de behandeling vertoonde de ACT-groep een significant lager depressieniveau en een hogere levenskwaliteit.
Een ander zeer recent onderzoek betreft Acceptance and Commitment Therapy ter ondersteuning van ouders van kinderen met autisme (Blackledge, 2004). Twintig ouders kregen een tweedaagse ACT-workshop (10 tot 14 uur) ter persoonlijke ondersteuning. Drie weken voor de workshop, één week ervoor, één week erna en drie maanden erna werden verschillende vragenlijsten afgenomen. Hoewel de ouders niet geselecteerd waren op de aanwezigheid van depressie, werden op de Beck-depressielijst significante verschillen gevonden tussen de voor- en nametingen (niet tussen de twee voormetingen).
Zijdelings relevant, maar toch vermeldenswaard, is het onderzoek rond Acceptance and Commitment Therapy bij psychose (Bach & Hayes, 2002). Zes patiënten hadden een depressie met psychotische kenmerken. De ACT-interventie was even effectief (of zelfs iets effectiever) bij deze doelgroep als bij andere psychotici en effectiever dan de standaardaanpak (Bach, persoonlijke communicatie).
Discussie
Behavioral Activation en Acceptance and Commitment Therapy zijn twee erg verschillende gedragsanalytische benaderingen voor depressie. Of ze een blijvende plaats verdienen in het therapeutisch arsenaal, dient verder onderzoek nog uit te wijzen. De eerste bevindingen laten bemoedigende resultaten zien, maar zijn nog te beperkt om reeds definitieve conclusies aan op te hangen. Beide zullen moeten aantonen dat ze iets anders bieden dan, of iets toe te voegen hebben aan cognitieve therapie of de medicamenteuze aanpak.
Behavioral Activation heeft het voordeel kortdurend te zijn (zeker in de vorm van Lejuez et al., 2001, 2002). Bovendien is het minder complex om aan te leren en kan het dus vlugger grootschaliger worden toegepast. Het leent zich eveneens gemakkelijker voor toepassing bij minder verbale cliënten. Dit leidde Hollon (een cognitief therapeut die niet betrokken was bij de eerste studie van Jacobson, maar wel bij de tweede) tot de uitspraak: ‘If it really is true that behavioral activation is comparable in efficacy and just as long lasting, then it might come to be preferred on the grounds of simple expediency’ (Hollon, 2000, p. 2).
Over het aspect ‘duur’ van de therapie lopen de meningen uiteen. Spett (2004) minimaliseert de onderzoeksbevindingen van Jacobson et al., omdat twintig sessies te kort is om onderliggende kernschema’s te wijzigen. Whitfield en Williams (2003) stellen dan weer dat de klassieke duur van cognitieve therapie van twaalf à zestien sessies op weinig is gebaseerd, en dat er argumenten zijn om korter te werken. Hollon (2000) schreef voor het beëindigen van de tweede Jacobson-studie eveneens: ‘I am skeptical that behavior therapy will prove to be superior to cognitive therapy (or drugs) in the treatment of depression, and I am particularly skeptical that behavior therapy (or drugs) will prove to even equal cognitive therapy in the prevention of subsequent relapse or recurrence’ (Hollon, 2000, p. 4). De eindresultaten lijken dit tegen te spreken, maar moeten zeker verder kritisch bekeken worden.
Het ACT-onderzoek is vooralsnog vrij schaars en kleinschalig wat betreft depressie. ACT richt zich op heel uiteenlopende problemen, en de auteurs stimuleren dan ook zeer diverse onderzoeken. Dit heeft als voordeel dat er heel wat onderzoek is, maar als nadeel dat het per domein nog vrij beperkt blijft. De twee gepubliceerde studies geven aan dat Acceptance and Commitment Therapy minstens even effectief is als cognitieve therapie, maar zijn te klein om harde uitspraken toe te laten. De ongepubliceerde proefschriften hebben de beperking van geen (Blackledge, 2004) of gebrekkige controlecondities (Folke & Parling, 2004).
Toekomstig onderzoek zal Acceptance and Commitment Therapy verder moeten vergelijken met cognitieve therapie, of misschien nog meer met Behavioral Activation. Ook zal ACT moeten vergeleken worden met mindfulness-methoden en moeten aantonen dat terugval vermindert. Een sterk punt is dat ACT gestoeld is op een uitgebouwd theoretisch, experimenteel-wetenschappelijk kader en van daaruit verder verfijnd kan worden. Voor mindfulness is dat veel minder het geval (Hayes & Wilson, 2003).
Acceptance and Commitment Therapy biedt ook een breder gamma aan defusietechnieken dan alleen mindfulness. Bovendien kadert het alles binnen persoonlijke waarden van de cliënt. Een mogelijk bijkomend voordeel van ACT is dat het ook toepasbaar is bij complexe problematieken (misbruik, verslaving) waardoor deze niet afzonderlijk of volgens een geheel andere methode hoeven te worden aangepakt.
Tussen Behavioral Activation en Acceptance and Commitment Therapy is er ten slotte kruisbestuiving. Bij gedragsactivering wordt eveneens gestreefd naar aanvaarding van de gedachten en gevoelens, zij het minder op de voorgrond dan bij Acceptance and Commitment Therapy. In de recentste versies wordt uitdrukkelijk naar Acceptance and Commitment Therapy verwezen en worden activiteiten gekozen die betrekking hebben op waardevolle levensterreinen. Dit staat ook bij ACT centraal. Omgekeerd zit in ACT uitdrukkelijk gedragsactivering ingebouwd.
Toch verschillen de twee sterk. Acceptance and Commitment Therapy spitst zich volledig toe op het doorbreken van de dwingende macht die gegeven wordt aan gedachten en gevoelens. Gedragsactivering besteedt hieraan weinig aandacht en spitst zich toe op een zo snel mogelijk hervatten van bekrachtigende activiteiten. Mogelijk kan een echte fusie tussen de twee grootse resultaten geven: het kader en de methodieken van Acceptance and Commitment Therapy, aangevuld met uitgewerkte, doorgedreven Behavioral Activation. Wanneer men beide beheerst, kan men soepel zijn in het meer of minder focussen op elk, afhankelijk van de functionele analyses (Kanter, Cautilli, Busch, & Baruch, 2005). Onderzoek kan dan gevoerd worden met betrekking tot dubbeldiagnoses en andere complexe problematieken. Doch dit is voorlopig nog speculatie.
Summary
Depression is one of the top issues of the century. Within behavior therapy, two behavior analytic treatments are rising: Behavioral Activation and Acceptance and Commitment Therapy (ACT). Behavioral Activation focuses on increasing healthy behavior and reinforcement. ACT looks for avoided thoughts and emotions and works towards acceptance of these experiences, and towards committed action. The first research findings are positive for both approaches. Further research has to corroborate these and prove they deserve an evidence-based place besides the already established approaches.
Referenties
Bach, P., & Hayes, S.C. (2002). The use of Acceptance and Commitment Therapy to prevent the rehospitalization of psychotic patients: a randomized controlled trial. Journal of Consulting and Clinical Psychology, 70, 1129-1139.
Beck, A.T., Rush, A.J., Shaw, B.F., & Emery, G. (1979). Cognitive therapy of depression. New York: The Guilford Press.
Blackledge, J.T. (2004). Using Acceptance and Commitment Therapy in the support of parents of children diagnosed with autism. Ongepubliceerd proefschrift Universiteit van Nevada, Reno.
Folke, F. & Parling, T. (2004). Acceptance and Commitment Therapy in group format for individuals who are unemployed and on sick leave suffering from depression: a randomized controlled trial. Ongepubliceerd proefschrift Uppsala Universiteit.
Groot, F. De (2005). Primaire preventie van psychische problemen op basis van Acceptance & Commitment Therapy. Psychopraxis, 7, 63-68.
Gortner, E.T., Gollan, J.K., Dobson, K.S., & Jacobson, N.S. (1998). Cognitive-behavioral treatment for depression: relapse prevention. Journal of Consulting and Clinical Psychology, 66, 377-384.
Hayes, S.C., Barnes-Holmes, D., & Roche, B. (2001). Relational Frame Theory. A Post-Skinnerian Account of Human Language and Cognition. New York: Kluwer Academic/Plenum Publishers.
Hayes, S.C., Strosahl, K.D., & Wilson, K.G. (1999). Acceptance and Commitment Therapy: an experiential approach to behavior change. New York: The Guilford Press.
Hayes, S.C., & Wilson, K.G. (2003). Mindfulness: method and process. Clinical Psychology: Science and Practice, 10, 161-165.
Hermans, D., & Putte, J. van de (2004). Boekbespreking. Twee uitersten in de behandeling van depressie? Gedragstherapie, 37, 39-43.
Hollon, S.D. (2000). Do cognitive change strategies matter in cognitive therapy? Prevention and Treatment, 3, Article 25.
Hopko, D.R., Armento, M.E.A., Cantu, M.S., Chambers, L.L., & Lejuez, C.W. (2003). The use of daily diaries to assess the relations among mood state, overt behavior, and reward value of activities. Behaviour Research and Therapy, 41, 1137-1148.
Hopko, D.R., Bell, J.L., Armento, M.E.A., Hunt, M.K., & Lejuez, C.W. (in druk). Behavior therapy for depressed cancer patients in primary care. Psychotherapy: Theory, Research, Practice, Training.
Hopko, D.R., Lejuez, C.W., LePage, J.P., Hopko, S.D., & McNeil, D.W. (2003). A brief behavioral activation treatment for depression. A randomized pilot trial within an inpatient psychiatric hospital. Behavior Modification, 27, 458-469.
Hopko, D.R., Lejuez, C.W., Ruggiero, K.J., & Eifert, G.H. (2003). Contemporary behavioral activation treatments for depression: Procedures, principles, and progress. Clinical Psychology Review, 23, 699-717.
Hopko, D.R., Sanchez, L., Hopko, S.D., Dvir, S., & Lejuez, C.W. (2003). Behavioral activation and the prevention of suicidal behaviors in patients with borderline personality disorder. Journal of Personality Disorders, 17, 460-478.
Jacobson, N.S., Dobson, K.S., Truax, P.A., Addis, M.E., Koerner, K., Gollan, J.K., Gortner, E., & Prince, S.E. (1996). A component analysis of cognitive-behavioral treatment for depression. Journal of Consulting and Clinical Psychology, 64, 295-304 (in 2000 heruitgegeven in Prevention & Treatment, 3).
Kanter, J.W., Callaghan, G.M., Landes, S.J., Busch, A.M., & Brown, K.R. (2004). Behavior analytic conceptualization and treatment of depression: traditional models and recent advances. The Behavior Analyst Today, 5, 255-274.
Kanter, J.W., Cautilli, J.D., Busch, A.M., & Baruch, D.E. (2005). Toward a comprehensive functional analysis of depressive behavior: five environmental factors and a possible sixth and seventh. The Behavior Analyst Today, 6, 65-81.
Klausen, E. (2005). Group prevention of post partum distress: an Acceptance and Commitment Therapy manual. University of Wisconsin-Milwaukee.
Kohlenberg, R.J., Kanter, J.W., Bolling, M.Y., Parker, C.R., & Tsai, M. (2002). Enhancing cognitive therapy for depression with Functional Analytic Psychotherapy: treatment guidelines and empirical findings. Cognitive and Behavioral Practice, 9, 213-229.
Lejuez, C.W., Hopko, D.R., & Hopko, S.D. (2001). A brief behavioral activation treatment for depression. Treatment manual. Behavior Modification, 25, 255-286.
Lejuez, C.W., Hopko, D.R., & Hopko, S.D. (2002). The brief behavioral activation treatment for depression (BATD): A comprehensive patient guide. Boston: Pearson Custom Publishing.
Lejuez, C.W., Hopko, D.R, LePage, J.P., Hopko, S.D., & McNeil, D.W. (2001). A brief behavioral activation treatment for depression. Cognitive and Behavioral Practice, 8, 164-175.
Lewinsohn, P.M. (1974). A behavioral approach to depression. In: R.J. Friedman & M.M. Katz (red), Psychology of depression: Contemporary theory and research (pp. 157-178). Oxford: John Wiley & Sons.
Luciano, M.C., & Cabello, F. (2001). Bereavement and Acceptance and Commitment Therapy (ACT). Analisis y Modificacion de Conducta, 27, 399-424.
Martell, C.R., Addis, M.E. & Jacobson, N.S. (2001). Depression in context: Strategies for guided action. New York: W.W. Norton & Company.
Santos, O., Sermeus, G., Anelli, M., Kupers, P., & Martin, E. (2003). A four-country survey regarding suicide: consumer’s beliefs, attitudes and behaviors (Belgium, Italy, Portugal and Spain). www.test-aankoop.be/map/src/296181.htm.
Spett, M. (2000). Behavior therapy vs. cognitive therapy for depression: here we go again. A review of “Depression in context” by Christopher Martell, Michael Addis, and Neil Jacobson. The New Jersey Association of Cognitive Behavioral Therapists, article 13.
Teasdale, J.D., Segal, Z.V., Williams, J.M.G., Ridgeway, V.A., Soulsby, J.M., & Lau, M.A. (2000). Prevention of relapse/recurrence in major depression by mindfulness-based cognitive therapy. Journal of Consulting and Clinical Psychology, 68, 615-623.
Vossen, C., Jansen, G., & Mey, H. de (2004). Acceptance and Commitment Therapy: kennismaking met een nieuwe vorm van gedragstherapie. Psychopraxis, 6, 101-105.
Whitfield, G., & Williams, C. (2003). The evidence base for cognitive-behavioural therapy in depression: delivery in busy clinical settings. Advances in Psychiatric Treatment, 9, 21-30.
WHO World Mental Health Survey Consortium (2004). Prevalence, severity, and unmet need for treatment of mental disorders in the world health organization world mental health surveys. Journal of the American Medical Association, 291, 2581-2590.
Zettle, R.D. (2004). ACT with affective disorders. In: S.C. Hayes & K.D. Strosahl (Red.), A practical guide to Acceptance and Commitment Therapy (pp. 77-102). New York: Springer.
Zettle, R.D. & Hayes, S.C. (zonder datum). Comprehensive distancing (CD) (ACT) treatment manual for depression.
www.acceptanceandcommitmenttherapy.com.
Zettle, R.D., & Hayes, S.C. (1986). Dysfunctional control by client verbal behavior: The context of reason giving. The Analysis of Verbal Behavior, 4, 30-38.
Zettle, R.D. & Hayes, S.C. (2002). Brief ACT treatment of depression. In: F.W. Bond & W. Dryden (Red., Handbook of brief cognitive behaviour therapy (pp. 35-54). Londen: Wiley.
Zettle, R.D., & Raines, J.C. (1989). Group cognitive and contextual therapies in treatment of depression. Journal of Clinical Psychology, 45, 438-445.
