DT-16-2-105.pdf 688.60 KB 456 downloads
Kenmerken van drop–outs bij een geprotocolleerde behandeling van paniekstoornis...Samenvatting
Exploratief werd onderzoek gedaan bij veertien patiënten die hun gedragstherapie vanwege paniekstoornis met agorafobie voortijdig afbraken. Zij werden vergeleken met patiënten die hun therapie wel voltooiden en die op een aantal kenmerken waren ‘gematcht’. Fobische klachten van beide groepen waren niet noemenswaard afgenomen. Evenmin leken de partnerrelaties van beide groepen zich van elkaar te onderscheiden. Wel waren, vergeleken met niet–drop–outs, meer drop–outs teleurgesteld in hun verwachtingen ten aanzien van de therapie; vonden meer drop–outs de huiswerkopdrachten te angstwekkend; waren meer drop–outs ontevreden over de relatie met hun therapeuten en leken meer drop–outs persoonlijkheidspathologie te hebben.
Inleiding
Nogal wat psychiatrische behandelingen en psychotherapieën worden voortijdig en tegen advies van behandelaars door patiënten beëindigd. Drop–out–percentages van vijftig en zelfs meer dan tachtig procent worden genoemd (Baekeland & Lundwall, 1975; Persons et al., 1988; Morlino et al., 1995). Betrekkelijk weinig is bekend over het klinisch beeld van patiënten nadat de therapie vroegtijdig is afgebroken. Hetzelfde geldt voor de motieven welke aanleiding waren om niet meer aan de behandeling mee te doen. Meestal worden externe omstandigheden als reden genoemd om eerder met de behandeling te stoppen. Daarnaast worden ‘ontevredenheid over de behandeling’ en ‘het verdwijnen van de behoefte aan verdere hulp’ als motieven naar voren gebracht (Acosta, 1980; Pekarik, 1983).
Er is enig onderzoek gedaan naar factoren die voorspellen of patiënten de therapie vroegtijdig zullen afbreken. Lage sociaal–economische status en weinig opleiding lijken tot op zekere hoogte voorbodes te zijn van drop–out (Baekeland & Lundwall, 1975). Dit lijkt ook het geval te zijn wanneer de visie van de patiënt op de wijze waarop diens problemen moeten worden aangepakt niet overeenstemt met die van de therapeut (Morlino et al., 1995). Onvrede over de therapeutische relatie impliceert eveneens een verhoogd risico voor drop–out (Acosta, 1980; Beckham, 1992).
Geschat wordt dat gemiddeld twaalf procent van de agorafobici die met exposure in vivo worden behandeld, deze behandeling voortijdig afbreken (Barlow, 1988), maar er zijn ook uitschieters naar veertig procent en hoger gevonden (Mavissakalian & Barlow, 1981; Bowen et al., 1990).
Emmelkamp en Van der Hout (1983) onderzochten agorafobische patiënten die voortijdig hun gedragstherapie afbraken. Veel van deze patiënten vonden de behandeling te bedreigend. Bovendien werd ontevredenheid over de persoon van de therapeut als belangrijke reden voor drop–out aangevoerd.
Agorafobici die in gedragstherapie kwamen na werving via een televisieprogramma, beëindigden de behandeling minder vaak voortijdig dan fobici die op eigen initiatief of door verwijzing in behandeling waren gekomen. Men vermoedt dat het televisieprogramma meer realistische verwachtingen over de therapie teweeg had gebracht (Aronson, 1987).
Sommigen menen dat problemen in de partnerrelatie kunnen samenhangen met een geringere effectiviteit van de behandeling van fobische klachten (Barlow et al., 1984). Over een mogelijk verband tussen kwaliteit van de partnerrelatie en drop–out is weinig bekend.
Het onderzoek naar drop–outs kent veel inconsistenties. Dikwijls weerspreken replicaties eerdere bevindingen en blijken de verschillen tussen drop–outs en niet–drop–outs gering (Baekeland & Lundwall, 1975; Pekarik, 1985; Kool & Sijben, 1989). Diverse oorzaken kunnen hiervoor verantwoordelijk zijn. Om te beginnen is de definitie van drop–out problematisch. Dikwijls gaat men uit van het aantal voltooide sessies. In verschillende onderzoeken hanteert men daarbij echter andere aantallen. Om te voorkómen dat ook patiënten als drop–out worden aangemerkt die hun therapie na enkele sessies met succes hebben afgerond, wordt soms het oordeel van de therapeut als criterium voor drop–out gehanteerd (Pekarik, 1985). Keuze van de controlegroep is een ander probleem bij drop–out–onderzoek. Moet men drop–outs vergelijken met alle patiënten die de behandeling voltooiden, of juist met hen bij wie de behandeling mislukte, dan wel juist zeer succesvol was? Of moet de voorkeur wellicht worden gegeven aan een controlegroep die op een aantal aspecten is ‘gematcht’ met de drop–outs? Door matching tracht men bepaalde storende factoren onder controle te houden, zodat andere factoren beter op hun differentiërend vermogen kunnen worden onderzocht.
Het post–hoc karakter van veel drop–out–onderzoek is een derde probleem. Wanneer drop–outs achteraf worden ondervraagd bestaat het risico dat verklaringen worden gegeven voor het afbreken van de behandeling die pas later zijn bedacht. Wanneer zij worden benaderd, zijn veel drop–outs bovendien onbereikbaar of niet bereid om medewerking te verlenen.
Scores van drop–outs worden dikwijls weggelaten uit de berekeningen. Men presenteert dan alleen resultaten van patiënten die de behandeling voltooiden. Resultaten van de behandeling kunnen door deze werkwijze worden geflatteerd (Michelson & Marchione, 1991). Volgens Barlow (1988) is het succespercentage van gedragstherapie bij agorafobie dan ook lager dan de dikwijls vermelde zeventig procent. Wanneer men drop–outs wil laten meetellen in onderzoeksgegevens, zal men hun ontbrekende scores zelf moeten schatten. Zolang weinig bekend is over de feitelijke toestand van drop–outs, valt moeilijk te bepalen waarop zo’n schatting gebaseerd zou moeten worden.
In het huidige onderzoek wordt nagegaan wat het klinisch beeld is van drop–outs die in gedragstherapie waren vanwege paniekstoornis met agorafobie. Tevens wordt naar achtergronden gezocht die mogelijk hebben geleid tot het voortijdig beëindigen van therapie. Het gaat om een vraagstelling van exploratieve en descriptieve aard. Gehoopt wordt zo hypotheses te kunnen formuleren die in later onderzoek kunnen worden getoetst. Er is gezocht naar een antwoord op de volgende vier vragen:
- In hoeverre zijn fobische klachten van drop–outs en niet–drop–outs verminderd bij follow–up?
- Hoe was de kwaliteit van de partnerrelatie van drop–outs en die van niet–drop–outs bij follow–up?
- Hoe waardeerden drop–outs en niet–drop–outs bij follow–up de behandeling?
- In hoeverre werden drop–outs en niet–drop–outs gekenmerkt door persoonlijkheidspathologie bij follow–up?
Vanwege het exploratieve en descriptieve karakter van het onderzoek en de geringe omvang van de steekproef is niet getoetst op de statistische significantie van mogelijke verschillen.
Methode van onderzoek
Patiënten
Alle patiënten voldeden aan de DSM–III–R–diagnose ‘paniekstoornis met agorafobie’ (APA, 1987). De diagnoses waren vastgesteld door deskundige intakers met behulp van de Nederlandse vertaling van de ADIS–R (De Ruiter et al., 1987).
Iedere patiënt die een eerste therapiezitting had gehad en die vóór de elfde sessie de behandeling had afgebroken tegen het advies van de behandelaar werd als drop–out beschouwd. Met alle 27 drop–outs werd contact gezocht, waarna 14 toestemden om deel te nemen aan het onderzoek. Hun leeftijden variëerden tussen de 25 en 46 jaar.
Er werd een controlegroep van gelijke omvang samengesteld uit patiënten die de therapie hadden afgemaakt. De controlegroep werd ‘gematcht’ op sekse, leeftijd en ernst van de klachten zoals deze bij aanvang van de behandeling werd bepaald met de Mobility Inventory (MI; Chambless et al., 1985). Drie patiënten weigerden mee te doen of konden niet worden bereikt, waarna drie anderen werden benaderd. Uiteindelijk varieerden de leeftijden van de 14 patiënten uit de controlegroep tussen de 30 en 55 jaar.
Tussen het afsluiten van de behandeling, c.q. het voortijdig afbreken ervan en het onderzoek lag een periode van ongeveer twee tot drie jaar.
Meetinstrumenten
Mobility Inventory (MI)
De ernst van agorafobie werd vastgesteld met behulp van een Nederlandse vertaling van de Mobility Inventory (MI; Chambless et al., 1985). Op een vijf–puntsschaal moet van 25 situaties door de patiënt worden aangegeven in welke mate deze worden vermeden. Niet alle items behoeven te worden ingevuld en er is bovendien één ‘open’ item. Eerst moet worden vermeld in hoeverre situaties worden vermeden wanneer de patiënt alleen is, daarna moet hetzelfde worden gedaan wanneer de patiënt wordt vergezeld door een vertrouwd persoon. Een lage score is gunstig.
De MI kan doorgaan voor een betrouwbaar en valide instrument. De test–hertest betrouwbaarheid is 0,67. De samenhang met de Fear Questionnaire Agoraphobia (Marks & Mathews, 1979) bedraagt 0,68 (Chambless et al., 1985).
Interactionele Probleem Oplossings Vragenlijst (IPOV )
Kwaliteit van de partnerrelatie werd geoperationaliseerd door het probleemoplossend vermogen van partners te bepalen aan de hand van de Interactionele Probleem Oplossings Vragenlijst (IPOV: Lange, 1983). Zeventien vragen met een vijf–punts Likertschaal verwijzen zowel naar positieve als naar negatieve kenmerken van het probleemoplossend vermogen van partners. De lijst werd alleen bij patiënten afgenomen, niet bij partners. Wanneer alle vragen in dezelfde richting worden omgescoord, kunnen totaalscores variëren tussen 17 en 85. Een hoge score is gunstig.
De IPOV is een betrouwbare maat (alfa = 0,90) om het probleemoplossend vermogen bij (echt)paren vast te stellen. Ook de validiteit (>0,70 bij een patiëntenpopulatie) is bevredigend (Lange, 1983). De IPOV –score kan worden beschouwd als maat voor huwelijks(dis)satisfactie (Lange, 1983; Hoogduin, 1985).
Waardering behandeling en redenen voor beëindiging (WBRB)
Waardering van de therapie en redenen voor beëindiging ervan werden gemeten met behulp van een vragenlijst die is gebaseerd op een lijst welke Emmelkamp en Van der Hout (1983) gebruikten. De WBRB ontstond door aan deze lijst enkele vragen toe te voegen op grond van bevindingen van Jessen (1989). De lijst werd eerder gebruikt door Hansen, Hoogduin, Schaap en De Haan (1992). De 31 vragen zijn in te delen in de categorieën: resultaten, verwachtingen, intakeprocedure, huiswerkopdrachten, therapeut, gezin, omstandigheden en diversen. Aan patiënten werd gevraagd van elke vraag aan te geven of deze niet van toepassing was, enigszins van toepassing of in hoge mate van toepassing.
Personality Disorder Questionnaire, Revised (PDQ–R )
Om persoonlijkheidspathologie te meten werd gebruik gemaakt van een Nederlandse vertaling van de PDQ–R (Hyler et al., 1988; Ouwersloot et al., 1989). De vragenlijst kent 134 twee–keuze–items waarvan de patiënt moet aangeven of deze wel of niet van toepassing zijn. Telkens wordt een pathologische en een niet–pathologische wijze van scoring onderscheiden. De items vormen verschillende categorieën welke zijn ontleend aan kenmerken van de diverse persoonlijkheidsstoornissen uit DSM–III–R. De totaalscore kan variëren tussen 0 en 134 en is op te vatten als een indicatie voor de mate van persoonlijkheidspathologie. Een hoge score is ongunstig, waarbij een score van 50 of meer wordt beschouwd als aanwijzing voor ernstige pathologie (Ouwersloot et al., 1989). Bovendien wordt bij elke afzonderlijke DSM–III–R –persoonlijkheidsstoornis nagegaan in hoeverre de patiënt aan de criteria voor deze stoornis voldoet. Zo ontstaat een beeld van de aard van de persoonlijkheidspathologie.
De PDQ–R is een betrekkelijk eenvoudig te hanteren instrument dat vooral geschikt is om een grove screening te maken.
Procedure
Aan alle patiënten werd telefonisch gevraagd of zij aan het onderzoek wilden deelnemen. Wie toestemde kreeg de vragenlijsten toegestuurd met het verzoek deze spoedig te retourneren. Wanneer de lijsten niet binnen twee weken waren teruggestuurd, werd nogmaals telefonisch contact opgenomen. Inzenders van de vragenlijsten ontvingen een boekenbon.
Resultaten
Vermindering fobische klachten bij follow–up
Drop–outs noch controlegroep lijken relevant te zijn verbeterd op de MI. Drop–outs hebben 7,63% minder klachten vergeleken met de start van de behandeling, terwijl niet–drop–outs bij follow–up 9,15% lager scoren. Qua afname van klachten lijkt er dus geen verschil te bestaan tussen drop–outs en niet–drop–outs.
Kwaliteit partnerrelatie bij follow–up
Gemiddelde scores bij follow–up op de IPOV van drop–outs en niet–drop–outs zijn respectievelijk 68,38 en 62,93. Ook dit verschil lijkt van weinig belang. De groepen bevinden zich met deze scores in het vierde en vijfde deciel van de normentabel van de IPOV (Lange, 1983).
Waardering behandeling en redenen beëindiging bij follow–up
In tabel 1

staat een overzicht van de scores van drop–outs en niet–drop–outs op de WBRB. Hieronder wordt ingegaan op opvallende verschillen in deze tabel. Op vrij willekeurige gronden wordt een verschil van vier als een opvallend verschil beschouwd.
Een eerste opvallend verschil laat de rubriek ‘resultaten’ zien. Dertien niet–drop–outs menen voldoende te zijn verbeterd; dit geldt voor zes van de drop–outs.
Andere opvallende verschillen tussen drop–outs en niet–drop–outs bestaan in de categorie ‘verwachtingen’. Voor acht drop–outs kwam de therapie niet overeen met hetgeen vooraf werd verwacht, terwijl dit slechts voor één patiënt uit de controlegroep gold. Vijf drop–outs hadden bovendien weinig vertrouwen in de behandeling omdat zij de methode al kenden, terwijl dit bij niemand van de controlegroep het geval was. Vijf drop–outs hadden liever medicatie gehad tegenover één niet–drop–out.
Het cluster ‘huiswerkopdrachten’ vertoont twee opmerkelijke verschillen. Negen drop–outs zeggen teveel angst te hebben ervaren tijdens het huiswerk, terwijl dit argument voor slechts(?) vijf patiënten uit de controlegroep gold. Daarnaast vonden zes drop–outs en maar twee niet–drop–outs de huiswerkopdrachten vervelend.
In de categorie ‘therapeut’ melden vijf drop–outs dat de therapeut geen begrip voor hen had, hetgeen door geen enkele patiënt in de controlegroep wordt gezegd.
Dat acht drop–outs tegenover vier niet–drop–outs aangeven dat hulp uit de eigen omgeving voldoende was (categorie ‘gezin’), is een laatste opvallend verschil.
Persoonlijkheidspathologie bij follow–up
In tabel 2
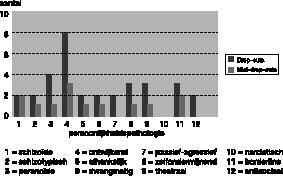
staan de resultaten vermeld van de scores op de PDQ–R.
De gemiddelde score van drop–outs is 31,93, die van niet–drop–outs 23,50. Drop–outs lijken over het algemeen meer door persoonlijkheidspathologie te worden gekenmerkt dan niet–drop–outs. Bij drop–outs wordt volgens de PDQ–R in totaal 32 keer aan de criteria voor een persoonlijkheidsstoornis voldaan. Bij niet–drop–outs is dat twaalf keer het geval. Daarbij voldoen acht drop–outs en drie niet–drop–outs aan de criteria van een ontwijkende persoonlijkheidsstoornis. Vier drop–outs tegenover één niet–drop–out voldoen aan de criteria voor een paranoïde persoonlijkheidsstoornis.
Conclusie en discussie
Het volgende valt op:
1
Patiënten die de therapie voltooiden lijken bij follow–up niet meer vermindering van klachten te hebben dan vergelijkbare patiënten die de behandeling voortijdig afbraken. Geen van beide groepen leek relevant te zijn verbeterd op de MI. Daarbij valt vooral de geringe verbetering op van patiënten die de behandeling hebben afgerond.
Wellicht heeft de matching–procedure geleid tot een selectie van patiënten die weinig van de therapie profiteerden. Immers, de patiëntengroep als geheel bleek na afloop van de behandeling significant en in belangrijke mate te zijn vooruit gegaan volgens de MI (Korrelboom et al., 1995). Ook het relatief lange tijdsverloop tussen het beëindigen van de therapie en de datum van onderzoek kan een factor zijn geweest. Mogelijk is de toestand van een aantal patiënten verslechterd na afloop van de behandeling.
Drop–outs zijn dus vergelijkbaar met patiënten die niet duurzaam profiteren van behandeling voor zover het hun fobische klachten bij follow–up betreft. Dat drop–outs na voortijdig afbreken van de therapie niet noemenswaard lijken te verbeteren, is een argument om drop–out zoveel mogelijk te voorkomen.
Er lijkt verschil te bestaan tussen subjectieve beleving van therapie–resultaten en de meer geobjectiveerde vaststelling daarvan. Op één na alle niet–drop–outs vonden in enige tot hoge mate dat therapie tot voldoende verbetering had geleid. Voor drop–outs gold dit voor de helft van de onderzochte groep. Volgens de MI bleek bij beide groepen echter nauwelijks van vermindering van de agorafobie te kunnen worden gesproken. Wellicht schrijven zowel niet–drop–outs als (in mindere mate) drop–outs verbetering niet alleen toe aan reductie van fobische klachten. Het is de moeite waard dit nader te onderzoeken.
2
Tussen de partnerrelaties van drop–outs en niet–drop–outs lijkt het niveau van probleemoplossend vermogen niet te verschillen.
Dit zou aansluiten bij de conclusie van Keijsers (1994) dat kwaliteit van de partnerrelatie geen verband lijkt te hebben met het vóórkomen van drop–out.
3
Qua waardering van de therapie lijken drop–outs en niet–drop–outs wel enigszins van elkaar te verschillen. Met name lijken drop–outs vaker te worden teleurgesteld in de verwachtingen die zij van therapie hadden. Ook lijken drop–outs de huiswerkopdrachten als meer angstwekkend en (dus?) als meer vervelend te ervaren. Ten derde ervaren drop–outs minder steun van hun therapeut dan niet drop–outs, terwijl zij juist meer steun zeggen te ervaren van hun gezins– en familieleden.
Dat onjuiste verwachtingen over therapie een factor kan zijn bij drop–out, sluit aan bij het vermoeden van Aronson (1987) over de geringere drop–out bij via een televisieprogramma geworven agorafobici. Het lijkt dus aanbeveling te verdienen om vanaf het begin te streven naar goede voorlichting over aard en doel van de behandeling.
Te veel angst tijdens het huiswerk was een belangrijke factor in een onderzoek naar drop–out bij dwangneurotici (Hansen et al., 1992). In tegenstelling tot de hier onderzochte agorafobici, ervaarden bij dwangneurotici juist de niet–drop–outs te veel angst tijdens de huiswerkopdrachten. Mogelijk zijn dwangneurotici meer therapietrouw en meer bereid om moeilijke opdrachten uit te voeren, terwijl agorafobici geen andere oplossing zien voor hun angst dan de behandeling voortijdig te beëindigen. Deze bevindingen pleiten voor expliciete aandacht voor het angstniveau tijdens huiswerk. Wellicht moet in de behandeling van potentiële agorafobische drop–outs een fase worden ingevoerd, waarin exposure en paniekmanagement intensiever door de therapeut worden begeleid, voordat wordt overgegaan tot het zelfstandig als huiswerk laten uitvoeren van deze interventies.
Dat drop–outs vaker ontevreden waren over de persoon van hun therapeut dan niet–drop–outs sluit eveneens aan bij eerder onderzoek (Emmelkamp & Van der Hout, 1983; Hansen et al., 1992). Deze bevinding moet (opnieuw) als aansporing worden beschouwd om verder te zoeken naar specifieke kenmerken waaraan de relatie tussen therapeut en patiënt in gedragstherapie moet voldoen en naar methodes om deze relatie in de gewenste richting te sturen. Hieronder wordt op dit aspect teruggekomen.
Dat een steunende omgeving lijkt samen te hangen met meer drop–out, past bij de indruk van veel clinici dat agorafobici dikwijls door omstandigheden worden gedwongen therapeutische hulp te zoeken. Vaak is het wegvallen van steunfiguren of het toenemen van verantwoordelijkheden reden om zich aan te melden voor behandeling. Het is niet overduidelijk welke implicaties deze bevinding moet hebben voor behandeling of nader onderzoek.
4
Onder drop–outs lijkt aanzienlijk meer persoonlijkheidspathologie voor te komen dan onder niet–drop–outs.
Gecombineerd met het gegeven dat drop–outs eerder ontevreden zijn met de persoon van hun therapeut, is dit een interessant resultaat. Het is niet al te gewaagd om te veronderstellen dat persoonlijkheidspathologie één van de factoren is die een goede therapeutische relatie bemoeilijken, maar dat de patiënt met bijvoorbeeld een ontwijkende persoonlijkheidsstoornis inderdaad doet wat op grond van deze stoornis verwacht mag worden, namelijk ontwijken, is zowel voor de hand liggend als lastig. Om drop–out te voorkómen zou men speciale maatregelen moeten nemen om de therapeutische relatie te verbeteren. Elders zijn voorstellen gedaan om de therapeutische relatie bij te sturen op geleide van persoonlijkheidskenmerken van de patiënt (Keijsers et al., 1990; Korrelboom & Kernkamp, 1995). Onderzocht moet worden of dergelijke maatregelen drop–out inderdaad doen afnemen. Tevens is het wenselijk om naast de PDQ–R een maat te gebruiken als de International Personality Disorder Examination (IPDE: Loranger et al., 1991), waarmee persoonlijkheidsstoornissen beter en meer betrouwbaar kunnen worden vastgesteld. Het is bekend dat de PDQ–R een overschatting geeft van persoonlijkheidspathologie en daarom slechts als globaal screeningsinstrument kan worden beschouwd (Derksen, 1993).
Het onderzoek moet ook om andere redenen worden bekritiseerd. De steekproef was klein en het tijdsverloop tussen het beëindigen van de therapie en het onderzoek soms groot. Bovendien is de mening van bijna de helft van de drop–outs niet gehoord, omdat zij onbereikbaar waren of omdat zij niet wilden meewerken. Een bezwaar is verder dat alle metingen na afloop van de behandeling zijn uitgevoerd. Kritiek van drop–outs op therapie en therapeut, bijvoorbeeld, kan zijn aangescherpt doordat achteraf rechtvaardigingen zijn bedacht over de redenen waarom de behandeling voortijdig werd beëindigd. Een meer valide indruk van de wijze waarop therapie en therapeut door patiënten worden gewaardeerd kan wellicht worden verkregen, door de WBRB zowel tijdens behandeling af te nemen als bij follow–up.
Summary
The situation of fourteen patients who dropped out of behavior therapy for panic disorder with agoraphobia was investigated in an explorative study. The drop–outs were compared with fourteen matched controls who completed therapy. Phobic complaints of both groups were hardly reduced. Partner–relationships of both groups did not seem to differ from one another. On the other hand, more drop–outs than controls seemed to be disappointed in their expectations of therapy; more drop–outs than controls seemed to find their homework–assignments to frightfull; more drop–outs than controls seemed to be malcontent about the relationship with their therapists and more drop–outs than controls seemed to have personality pathology.
Referenties
American Psychiatric Association (1987). Diagnostic and statistical manual of mental disorders (third edition, Revised). APA , New York.
Acosta, F.X. (1980). Self–described reasons for premature termination of psychotherapy by Mexican, American, black American and Anglo–American patients. Psychological Reports, 47, 435–443.
Aronson, T.A. (1987). A follow–up of two panic disorder–agoraphobic study populations. Journal of Nervous and mental Disease, 175, 595–598.
Baekeland, F., & Lundwall, L. (1975). Dropping out of treatment: a critical review. Psychological Bulletin, 87, 738–783.
Barlow, D.H. (1988). Anxiety and its disorders. New York: The Guilford Press.
Barlow, D.H., O’Brien, G.T., & Last, C.T. (1984). Couples treatment of agoraphobia: changes in marital satisfaction. Behaviour Therapy, 15, 41–58.
Beckham, E.E. (1992). Predicting patient drop–out in psychotherapy. Psychotherapy, 29, 177–183.
Bowen, R.C., D’Arcy, C., South, M.N., & Hawkes, J.E. (1990). The effects of a nurse therapist conducted behavioral agoraphobia treatment program on medical utilization. Journal of Anxiety Disorders, 4, 341–349.
Chambless, D.L., Caputo, G.C., Jasin, S.E., Gracely, E.J., & Williams, C. (1985). The mobility inventory for agoraphobia. Behaviour Research and Therapy, 23, 35–44.
Derksen, J.J.L. (1993). Handboek persoonlijkheidsstoornissen . Utrecht: De Tijdstroom.
Emmelkamp, P.M.G., & Hout, A. van der (1983). Failures in treating agoraphobia. In E.G. Foa & P.M.G. Emmelkamp (Eds.): Failures in behavior therapy. New York: Wiley.
Hansen, A.M.D., Hoogduin, C.A.L., Schaap, C., & Haan, E. de (1992). Do drop–outs differ from succesfully treated obsessive–compulsives? Behaviour Research and Therapy, 5, 547–550.
Hyler, S.E., Rieder, R.O., Williams, J.B.W., Spitzer, R.L., Hendler, J., & Lyons, M. (1988). The personality diagnostic questionnaire: Developement and preliminary results. Journal of Personality Disorders, 2, 229–237.
Hoogduin, C.A.L. (1985). Dwang. Mislukking en succes bij de behandeling van dwangneurose. Academisch proefschrift, Rotterdam. Delft, Sieca repro.
Jessen, B. (1989). Drop–out bij ambulante psychotherapie. Redenen die cliënten noemen voor voortijdige beëindiging van de behandeling. Doctoraalscriptie. Vakgroep Klinische Psychologie en Persoonlijkheidsleer. Nijmegen, katholieke Universiteit.
Keijsers, G.P.J. (1994). Prognostic factors in the treatment of anxiety disorders; studies on treatment success and failure. Academisch proefschrift. Nijmegen, Quick Print.
Keijsers, L., Schaap, C., Keijsers, G., & Hoogduin, C.A.L. (1990). Interactiestijl, psychotherapie en persoonlijkheidsstoornis. In: C. van der Staak & C.A.L. Hoogduin (red.). Diagnostiek en behandeling van de persoonlijkheidsstoornis. Nijmegen, Bureau Beta.
Kool, J.A., & Sijben, N. (1989). Voortijdige beëindiging van de behandeling. Tijdschrift voor Psychiatrie, 31, 240–252.
Korrelboom, C.W., & Kernkamp, J.H.B. (1995). Gedragstherapie bij moeilijke patiënten. Tijdschrift voor Psychotherapie, 21, 475–482.
Korrelboom, C.W., Kernkamp, J.H.B., Hoogduin, C.A.L., Haan, E. de, & Rombouts, A.J.F.M. (1995). Paniekmanagement en exposure in vivo bij paniekstoornis met agorafobie. Directieve Therapie, 15, 328–340.
Lange, A. (1983). Interactionele probleemoplossingsvragenlijst . Deventer: Van Loghum Slaterus.
Loranger, A., Hirschfeld, R., Sartorius, N., & Regier, D. (1991). The WHO/ADAMHA international pilot study of personality disorders: Background and purpose. Journal of Personality Disorders, 5, 295–306.
Marks, I.M., & Mathews, A.M. (1979). Brief standard self–rating for phobic patients. Behaviour Research & Therapy, 17, 59–68.
Mavissakalian, M., and Barlow, D.H. (1981). Phobia: psychological and pharmacological treatment. New York, Guilford Press.
Michelson, L.K., & Marchione, K. (1991). Behavioral, cognitive and pharmacological treatments of panic disorder with agoraphobia: critique and synthesis. Journal of Consulting and Clinical Psychology, 59, 100–114.
Morlino, M., Martucci, G., Musella, V., Bolzan, M., & Girolamo, G. de (1995). Patients dropping out of treatment in Italy. Acta Psychiatrica Scandinavica, 92, 1–6.
Ouwersloot, G., Brink, W. van den, Boer, O., & Hoogduin, C.A.L. (1989). De Nederlandstalige PDQ–R
. Delft, interne publicatie.
Pekarik, G. (1983). Improvement in clients who have given different reasons for dropping out of treatment. Journal of Clinical Psychology, 39, 909–913.
Pekarik, G. (1985). The effects of employing different termination classification criteria in drop–out research. Psychotherapy, 22, 86–91.
Persons, J.B., Burns, D.D., & Perloff, J.M. (1988). Predictors of drop–out and outcome in cognitive therapy for depression in a private practice setting. Cognitive Therapy and Research, 12, 557–575.
Ruiter, C. de, Garssen, B., Rijken, H., & Kraaimaat, F. (1987). Anxiety Disorders Interview Schedule–Revised. Nederlandse vertaling . Universiteit van Utrecht, afdeling psychiatrie.
