DT-32-2-5.pdf 685.79 KB 754 downloads
Cognitieve gedragstherapie bij ouderen met angststoornissen ...Volwassenen ouder dan 60 jaar met angststoornissen worden in het algemeen niet behandeld of onjuist behandeld. Minder dan 5% van hen krijgt een gerichte cognitieve gedragstherapie (CGT). Dit artikel is een bewerking van een in 2008 in de Acta Psychiatrica Scandinavica gepubliceerde meta-analyse van de effectiviteit van cognitieve gedragstherapie bij oudere volwassenen met angststoornissen. Er werd een systematische literatuurstudie verricht naar gerandomiseerde, gecontroleerde studies waarbij CGT werd vergeleken met [1] een wachtlijstgroep en [2] een actieve controleconditie. Dit laatste had tot doel om te controleren voor niet-specifieke behandeleffecten bij de behandeling van oudere cliënten (≥ 60 jaar) met angststoornissen. De primaire uitkomstmaat van de diverse studies, het effect op angst, werd gegroepeerd in een rekenkundige eenheid, namelijk het gestandaardiseerde gemiddelde verschil, ook wel standardized mean difference (SMD) genoemd. De SMD kan beschouwd worden als een algemene maat voor het effect waardoor de geselecteerde studies in één databestand samengevoegd kunnen worden.
Er zijn krachtige en empirisch ondersteunde behandelingen beschikbaar voor de paniekstoornis met/zonder agorafobie, de sociale fobie, de obsessieve-compulsieve stoornis, de posttraumatische stressstoornis en de gegeneraliseerde angststoornis (Abramowitz, 1997; Bakker, Van Balkom & Spinhoven, 2002; Bisson & Andrew, 2007; Bradley, Green, Russ, Dutra & Westen, 2005; Fedoroff & Taylor, 2001; Mitte, 2005a; Mitte, 2005b; Norton & Price, 2007; Seidler & Wagner, 2006; Stein, Seedat, Van der Linden & Zungu-Dirwayi, 2000; Van der Linden, Stein & van Balkom, 2000). Het betreft vooral protocollaire cognitieve gedragstherapie (CGT) en medicamenteuze behandeling met antidepressiva. Deze behandelingen zijn tevens opgenomen in de geldende richtlijnen (zie onder andere www.ggzrichtlijnen.nl). Er wordt van uitgegaan dat deze behandelingen ook effectief zijn bij ouderen (> 60 jaar) die lijden aan angststoornissen (Pinquart & Duberstein, 2007). Een beperking is echter dat de empirische onderbouwing voor het overgrote deel bij volwassenen van 18-65 jaar is onderzocht. Het empirische bewijs voor de effectiviteit van zowel CGT als antidepressiva bij ouderen met angststoornissen is beperkt. Er zijn tot op heden nauwelijks gerandomiseerde, gecontroleerde behandelstudies bij deze doelgroep uitgevoerd. De volgende casusbeschrijving illustreert de effectiviteit van CGT bij een oudere man die tientallen jaren last heeft gehad van nervositeit, paniekaanvallen en vermijding van vele situaties.
De heer P. was 69 jaar oud toen hij werd verwezen naar ons behandelcentrum voor angststoornissen. Meer dan veertig jaar had hij al last van maagklachten, spanningshoofdpijn, hartkloppingen, trillingen, duizeligheid, nervositeit, angst om flauw te vallen, angst om een hartaanval te krijgen, voortdurend piekeren over zijn gezondheid en financiën en het vermijden van veel situaties en activiteiten (bijvoorbeeld bruggen, menigten, drukke warenhuizen/supermarkten, lange afstanden reizen). Bij gelegenheid gebruikte de heer P. oxazepam 10 milligram uit voorzorg om opkomende angst en spanning te verminderen. Hij nam bijvoorbeeld oxazepam in uit voorzorg als hij familie bezocht en daarvoor moest reizen. Hij bezocht zijn huisarts maandelijks omdat hij zich zorgen maakte om zijn gezondheid en vroeg dan om verder onderzoek. Steeds stelde zijn huisarts hem weer gerust dat hij gezond was en lichamelijk niets mankeerde, en dat zijn klachten veroorzaakt werden door nervositeit en spanning. Hij kreeg hiervoor oxazepam voorgeschreven. Uiteindelijk werd de heer P. naar ons behandelcentrum verwezen vanwege zijn chronische zorgen en nervositeit.
Uit anamnese en onderzoek, gebruikmakend van een semigestructureerd klinisch interview (Anxiety Disorders Interview Schedule-IV (Bouman, De Ruiter & Hoogduin, 1997; DiNardo, Brown & Barlow, 1994) werd duidelijk dat er bij de heer P. sprake was van een angststoornis. Hij voldeed aan de diagnostische criteria voor een paniekstoornis met agorafobie waarvoor hij nooit eerder gericht was behandeld. De heer P. werd vervolgens behandeld met protocollaire cognitieve gedragstherapie gericht op de paniekstoornis met agorafobie (Kampman, Keijsers en Hendriks, 2011). Nadat hij het veertienweekse behandelprogramma had doorlopen, werd de oxazepam afgebouwd en gestaakt. Dit werd beschouwd als de finale exposurestap. Bij het afronden van de behandeling waren de paniekaanvallen in ernst en frequentie sterk afgenomen, was hij daar niet meer angstig voor en vermeed hij nauwelijks nog situaties en activiteiten.
Deze casusbeschrijving van een oudere man met een paniekstoornis met agorafobie illustreert de effectiviteit van CGT ondanks een chronisch beloop van veertig jaar. Echter, bij ouderen die angstgerelateerde klachten rapporteren, worden de symptomen vaak niet herkend en serieus genomen. De mogelijkheid van een psychische stoornis, in casu een angststoornis, wordt over het hoofd gezien. Dit leidt tot onderdiagnostiek en onderbehandeling of het uitblijven van gerichte behandeling. De diagnostiek concentreert zich vooral op eventueel ervaren lichamelijke klachten en het uitsluiten van een somatische aandoening. Zelfs als de diagnose correct is, blijft gerichte en evidence-based behandeling vaak uit. Meestal worden benzodiazepines voorgeschreven, terwijl CGT en/of antidepressiva zijn geïndiceerd.
Weinig wetenschappelijke aandacht
Hoewel onderzoek naar angststoornissen bij ouderen het laatste decennium toeneemt, is er een groot contrast met de hoeveelheid empirisch onderzoek naar depressie op latere leeftijd en dementie. Er gaapt nog steeds een grote kloof tussen de wetenschappelijke aandacht voor depressie en dementie en die voor angststoornissen bij ouderen (Flint, 2005; Flint, 2007). Gerandomiseerde, gecontroleerde behandelstudies bij ouderen met angststoornissen zijn er nauwelijks. Er is een aantal mogelijke verklaringen en/of vooroordelen voor dit grote onderscheid, die achtereenvolgens worden besproken:
- Angststoornissen worden ondanks de hoge prevalentie slecht herkend.
- Angststoornissen en depressies vertonen op oudere leeftijd een grote overlap, het is niet nodig hierin te de differentiëren.
- Angststoornissen vormen op oudere leeftijd slechts een gering gezondheidsprobleem.
- Leeftijdsgerelateerde factoren belemmeren adequate diagnostiek.
- De ernst van angststoornissen neemt met het ouder worden af.
- Oudere leeftijd is een voorspeller voor een ongunstig behandelresultaat.
Angststoornissen worden ondanks de hoge prevalentie slecht herkend
Diverse epidemiologische studies hebben uitgewezen dat ook bij ouderen angststoornissen de meest voorkomende psychische aandoeningen zijn. De Nederlandse Longitudinal Aging Study Amsterdam (LASA; www.lasa-vu.nl) vond een zesmaands prevalentie van ongeveer 10% (Beekman et al., 1998) in de leeftijdscategorie 55 tot 85 jaar. De National Comorbidity Survey Replication (NCS-R) in de Verenigde Staten vond bij ouderen boven de 60 jaar een prevalentie van 15% gedurende het leven (Kessler et al., 2005a). Uit deze studies kwam tevens naar voren dat ouderen met angststoornissen een groter risico lopen op onderdiagnostiek en onderbehandeling in vergelijking met jongere volwassenen. De LASA data lieten zien dat slechts 2.6% en 3.8% werden doorverwezen naar respectievelijk een psychiater of tweedelijns ggz. Slechts 3.8% van de ouderen met angststoornissen kreeg een antidepressivum voorgeschreven. Opvallend genoeg gebruikte 25% benzodiazepines terwijl dit geen behandeling van eerste keuze is bij angststoornissen (De Beurs et al., 1999). Zes jaar later werd deze steekproef herhaald. Het gebruik van benzodiazepines bleek toen toegenomen tot 43%, terwijl de gegevens over de behandelingen van eerste keuze minimaal ten gunste waren veranderd: het voorschrijven van antidepressiva was verdubbeld tot ongeveer 7%, en verwijzingen naar de tweedelijns ggz waren toegenomen tot 14% (Schuurmans et al., 2005). Vergeleken met depressie, worden ouderen met angststoornissen meer dan driemaal minder vaak (17% versus 55%) naar de gespecialiseerde tweedelijns ggz doorverwezen (Ettner & Hermann, 1997). De NCS-R data bevestigden het beeld. Ouderen hebben groter risico op onderbehandeling. Jongere volwassenen worden gemiddeld 2.4 tot 4.8 maal vaker doorverwezen naar de gespecialiseerde tweedelijns ggz (Wang et al., 2005).
Angststoornissen en depressies vertonen op oudere leeftijd een grote overlap
In de klinische praktijk van de ouderenpsychiatrie is er debat of het geïndiceerd is te differentiëren tussen angst en depressie. Men veronderstelt dat op oudere leeftijd angststoornissen en depressies meestal gezamenlijk voorkomen en dat het daarom de voorkeur heeft om in de diagnostiek uit te gaan van een gemengd angst-depressiesyndroom. Het maken van een onderscheid tussen angststoornissen en depressie zou daarom overbodig zijn (Flint, 1994; Flint, 2005). Een gemengd angst-depressiesyndroom blijkt echter veel minder vaak voor te komen, namelijk 1.8%, dan werd verondersteld (Schoevers et al., 2000). Hoewel er veel overlap was tussen angststoornissen en depressie bij ouderen, waren er meer verschillen dan overeenkomsten (Beekman et al., 2000). Een comorbide depressie bleek bij 25% van de ouderen met angststoornis voor te komen, terwijl een comorbide angststoornis bij ongeveer de helft van de ouderen met een depressie voorkwam. Het maken van een onderscheid was goed mogelijk omdat de risicoprofielen voor een angststoornis of depressie goed van elkaar waren te onderscheiden. Depressie bij ouderen was geassocieerd met een hogere ontstaansleeftijd en een externe beheersingsoriëntatie, terwijl angststoornissen waren geassocieerd met een complex risicoprofiel met verhoogde kwetsbaarheid, actuele stress en sociale variabelen. Deze verschillen in comorbiditeitspatronen en risicoprofielen suggereren dat angststoornissen en depressie bij ouderen verschillende diagnostische entiteiten zijn. Hier kan nog aan worden toegevoegd dat angststoornissen zich zelden op oudere leeftijd voor het eerst manifesteren. Ongeveer 75% van de angststoornissen is al voor het 21ste jaar aanwezig, slechts 1% ontstaat nog na het 65ste jaar (Kessler et al., 2005a). Rekening houdend met het gegeven dat angststoornissen in vergelijking met depressie een meer chronisch beloop hebben (Penninx et al., 2011) kan geconcludeerd worden dat angststoornissen bij ouderen zich in het algemeen kenmerken door een vroege ontstaansleeftijd en chronisch, fluctuerend beloop.
Angststoornissen vormen op oudere leeftijd slechts een gering gezondheidsprobleem
Zowel clinici als onderzoekers neigen ernaar angststoornissen op oudere leeftijd te beschouwen als een gering gezondheidsprobleem. Beschikbare data laten echter een ander beeld zien. Allereerst is er sprake van substantiële comorbiditeit met andere angststoornissen en depressie (Beekman et al., 2000; Van Balkom et al., 2000). In de tweede plaats wordt de kwaliteit van leven negatief beïnvloed. Ouderen met angststoornissen ervaren een minder goede gezondheid, een verminderd algeheel welbevinden en functioneren sociaal-maatschappelijk en in algemene zin minder wanneer dit wordt vergeleken met ouderen die geen angststoornissen hebben. Deze negatieve impact op de kwaliteit van leven komt overeen met ouderen met depressie (Wetherell et al., 2004a). In de derde plaats krijgen ouderen met angststoornissen steeds meer benzodiazepines voorgeschreven, terwijl dit geen voorkeursmiddelen zijn voor angststoornissen in het algemeen en voor ouderen in het bijzonder (Schuurmans et al., 2005). Tot slot zijn er aanwijzingen dat vooral oudere mannen met angststoornissen een verhoogd overlijdensrisico hebben (Van Hout et al., 2004).
Leeftijdsgerelateerde factoren belemmeren adequate diagnostiek
Ondanks de hoge prevalentie van angststoornissen op oudere leeftijd is het opvallend, maar tevens ongewenst, dat het percentage verwijzingen naar de tweedelijns ggz gering is en gerichte behandeling nauwelijks plaatsvindt. Blijkbaar hebben huisartsen moeite om angststoornissen bij ouderen te herkennen en goed te diagnosticeren en hebben ze onvoldoende kennis van de beschikbare behandelmogelijkheden. Verschillende redenen kunnen hieraan ten grondslag liggen. In de eerste plaats neigen ouderen ernaar om hun angstklachten toe te schrijven aan een somatische oorzaak (Gurian & Miner, 1991; Sheehan, Philpot & Banerjee, 2002). Het ouder worden gaat vaak gepaard met meer (onbegrepen) lichamelijke klachten en somatische aandoeningen. Ernstige somatische aandoeningen gaan vaak gepaard met angst- en depressieve klachten. Vooral bij cardiovasculaire en chronische obstructieve pulmonale aandoeningen (COPD) is het niet eenvoudig ‘normale’ angst die samenhangt met de somatische aandoening te onderscheiden van disproportionele angstklachten die wijzen op een angststoornis (Seung Kim, Braun & Kunik, 2001). Aangezien huisartsen de diagnostiek primair richten op het uitsluiten van een somatische oorzaak van de klachten kan een angststoornis over het hoofd worden gezien (Wetherell, Maser & Van Balkom, 2005). De volgende voorbeelden illustreren dit. Wanneer ouderen vanwege een verdenking op angineuze klachten (zuurstoftekort van de hartspier) voor cardiologisch onderzoek werden verwezen, bleek er bij 40-60% van hen geen sprake te zijn van een cardiologisch probleem maar van een paniekstoornis (Katon et al., 1988; Wulsin, Hillard, Geier, Hissa & Rouan, 1988). Ook blijken de symptomen van COPD een comorbide paniekstoornis te kunnen maskeren (Cassem, 1995; Karajgi, Rifkin, Doddi & Kolli, 1990).
Een tweede belemmerende reden zou kunnen zijn dat de huidige generatie ouderen, in vergelijking met jongere volwassenen, minder genegen is om psychische klachten te bespreken, waardoor ze vaak al jaren heeft geworsteld met de angstklachten zonder daarvoor adequaat te zijn behandeld (Weijnen & de Beurs, 2001; Weijnen et al., 2006). Uit een prospectief cohortonderzoek kwam naar voren dat minder dan 5% van de ouderen met psychische problemen hiervoor de huisarts consulteert (Shah, McNiece & Majeed, 2001). Onduidelijk bleef of dit werd veroorzaakt door een onvermogen in verbale vaardigheden of dat het ging om schaamte om dergelijke problemen te bespreken.
Een derde reden is dat er weinig overeenkomst is tussen gerichte screening van angst- en depressieve klachten en de diagnostische bevindingen van huisartsen (Volkers, Nuyen, Verhaak & Schellevis, 2004; Watts et al., 2002).
Chronische somatische morbiditeit in combinatie met het ontbreken van eerdere psychische problemen blijkt een vierde belemmering te zijn voor adequate diagnostiek (Nuyen et al., 2005).
Tot slot is het plausibel dat fenomenologische verschillen ten opzichte van jongere volwassenen met angststoornissen het stellen van de juiste diagnose op oudere leeftijd bemoeilijken (Trimbos-instituut, 2008).
De ernst van angststoornissen neemt met het ouder worden af
Verschillen tussen jongere en oudere volwassenen met angstklachten zijn vooral onderzocht bij populaties waarbij angstklachten werden gerapporteerd maar geen diagnose was gesteld. De bevindingen van deze studies lieten zien dat ouderen met angstklachten minder ernstige cognitieve, emotionele en fysieke symptomen rapporteerden dan jongere volwassenen (Brenes et al., 2006; Crittendon & Hopko, 2006; Goldberg, Breckenridge & Sheikh, 2003; Hunt, Wisocki & Yanko, 2003; Klapow et al., 2002; Lau, Edelstein & Larkin, 2001). Daarnaast bleek in het algemeen dat met het ouder worden het ervaren van negatieve gevoelens en de intensiteit van het emotioneel reageren afnemen, wat mogelijk past bij een normale en leeftijdsgerelateerde afname in affectieve responsiviteit (Gross et al., 1997; Jorm, 2000). Er is echter tot op heden weinig systematisch onderzoek verricht naar fenomenologische verschillen tussen jongere en oudere volwassenen met angstklachten. Bovendien hebben deze studies duidelijke methodologische beperkingen (Jorm, 2000).
Leeftijdsgerelateerde verschillen in de fenomenologie van angststoornissen zijn tot nu slechts summier onderzocht bij cliënten met een paniekstoornis met of zonder agorafobie (PS(A)). Verder is de fenomenologie van paniekaanvallen bij jongere en oudere volwassenen bestudeerd bij niet-klinische populaties bij wie geen PS(A) is vastgesteld. De bevindingen van de studies geven aan dat de ernst van de fysiologische en emotionele symptomen van een paniekaanval met het ouder worden lijkt af te nemen (Flint et al., 1998; Griez, Colasanti, Van Diest, Salamon & Schruers, 2007). In het geval er sprake is van een PS(A) lijkt er bij ouderen van 60 jaar en ouder sprake te zijn van minder frequente en intense panieksymptomen (Segui et al., 2000; Sheikh, Swales, Carlson & Lindley, 2004b) en minder ernstige angstcognities (Sheikh, Lauderdale & Cassidy, 2004a). Echter, er bleek geen verschil in ernst van de vermijding tussen oudere en jongere volwassenen (Segui et al., 2000). De bevindingen suggereren dus deels een leeftijdsgerelateerde afname in de ernst van een aantal symptomen van de paniekstoornis, echter wat betreft het belangrijkste symptoom van de paniekstoornis, de ernst van de vermijding, is er geen leeftijdsgerelateerde afname vastgesteld in de studie van Segui et al. (2000) en dit is door Sheikh et al. (2004b) niet onderzocht. Bijkomende beperkingen zijn dat onduidelijk is of afname in de ervaren intensiteit van de paniekaanvallen synoniem is voor afname van de ernst van de stoornis en dat de instrumenten waarmee de ernst van de angstcognities wordt gemeten niet gevalideerd zijn bij ouderen met een PS(A). Hiermee is de veronderstelling dat op oudere leeftijd de PS(A) minder ernstig is, voorbarig.
Oudere leeftijd is een voorspeller voor een ongunstig behandelresultaat
Hoewel angststoornissen bij ouderen frequent voorkomen en leiden tot substantiële beperkingen en verminderde kwaliteit van leven, lijken veel onderzoekers en clinici bevooroordeeld te zijn met de opvatting dat gerichte psychologische behandeling voor angststoornissen op oudere leeftijd niet meer haalbaar is. Daarnaast hebben ouderen vanwege hun leeftijd en de in de regel al lang bestaande angstklachten lage verwachtingen van behandelmogelijkheden. Dit verschijnsel wordt ook wel ageism genoemd (Lindesay, 1991) en draagt mogelijk bij aan de structurele onderdiagnostiek en onderbehandeling bij deze doelgroep. Het zal duidelijk zijn dat dit tot recruteringsproblemen leidt voor het opzetten van gerandomiseerde klinische behandelstudies (zie bijvoorbeeld Cassidy, Baird & Sheikh, 2001 en Wetherell & Gatz, 2001). Desondanks en mogelijk geprovoceerd door het aanwezige therapeutische nihilisme werden in de loop van de jaren negentig de eerste gerandomiseerde, gecontroleerde studies (RCT’s) uitgevoerd naar de psychologische behandeling van angststoornissen bij ouderen. Het primaire doel was aan te tonen dat geprotocolleerde CGT, waarvan al geruime tijd vaststond dat dit een bewezen effectieve psychologische behandeling was voor jongere volwassenen met angststoornissen, ook bij ouderen effectief was. Sindsdien is er een bescheiden aantal RCT’s verricht en zijn er onlangs ook een aantal overzichtstudies gepubliceerd (Nordhus & Pallesen, 2003; Ayers, Sorrell, Thorp & Wetherell, 2007; Pinquart & Duberstein, 2007). In algemene zin is de conclusie dat CGT ook bij ouderen met angststoornissen effectief is en dat het vooralsnog niet duidelijk is of de bestaande protocollen aangepast moeten worden aan de oudere cliënt. Hiermee lijkt het vooroordeel dat oudere leeftijd een voorspeller is voor een ongunstig behandelresultaat dus weerlegd te worden.
Samenvattend wordt uit bovenstaande bespreking duidelijk dat angststoornissen ook op oudere leeftijd veel voorkomen en ook in de leeftijdsgroep van volwassenen boven de 60 jaar de meest voorkomende psychische aandoeningen zijn. Desondanks is er sprake van structurele onderdiagnostiek en onderbehandeling. Het lijkt aannemelijk dat een aantal leeftijdsgerelateerde factoren adequate diagnostiek belemmeren. De overlap van angstsymptomen met de symptomatologie van op oudere leeftijd veel voorkomende somatische ziekten, zoals cardiovasculaire aandoeningen en COPD, is hierin een belangrijke factor. Voorts zijn ouderen van de huidige generatie onvoldoende vaardig en/of terughoudend in het bespreken van psychische klachten met hun huisarts. Het gegeven dat gerichte screening op angst en depressie bij ouderen door huisartsen nauwelijks wordt uitgevoerd, is eveneens een belemmerende factor. De focus van de diagnostiek ligt vooral op de somatiek. Hoewel er ook op oudere leeftijd een duidelijke overlap is tussen angststoornissen en depressie, wijst onderzoek uit dat het gerechtvaardigd is onderscheid te maken tussen deze twee diagnostische categorieën. Ten slotte blijken de veronderstellingen dat angststoornissen op oudere leeftijd een geringe ziektelast veroorzaken en de hogere leeftijd een voorspeller is voor een ongunstig behandelresultaat, ongerechtvaardigd.
Systematische review en meta-analyse
Deze factoren en het feit dat ouderen een voorkeur hebben voor psychologische behandeling (Wetherell et al., 2004b) zijn voor de auteur van dit artikel de aanleiding geweest om een systematische review en meta-analyse te verrichten naar de effecten van CGT bij ouderen met angststoornissen.
Zoals eerder aangegeven is cognitieve gedragstherapie de psychologische behandeling van eerste keuze bij volwassenen met angststoornissen in de leeftijd van 18-65 jaar. De afgelopen vijftien jaar is het onderzoek naar de behandeling van angststoornissen bij volwassenen boven de 60 jaar op gang gekomen. Inmiddels zijn er enkele reviews en meta-analyses bij deze doelgroep verricht. Nadere bestudering daarvan brengt een aantal methodologische beperkingen aan het licht. Het overzicht van Ayers et al. (2007) maakte geen gebruik van meta-analytische statistiek en is daarmee enkel een kwalitatieve studie. Alle drie de overzichten includeerden ook ongecontroleerde studies. Dit resulteerde waarschijnlijk in hogere, maar onvoldoende gefundeerde effect sizes. Tevens werden studies geïncludeerd waarbij geen adequate diagnostische procedures waren toegepast en cliënten met (enkel) subjectieve angstklachten waren toegelaten tot de studie (Nordhus & Pallesen, 2003; Ayers et al., 2007; Pinquart & Duberstein, 2007). Twee reviews differentieerden niet tussen het type psychologische behandeling, terwijl CGT bij de behandeling van angststoornissen met afstand het best empirisch gefundeerd is voor de behandeling van angststoornissen (Nordhus & Pallesen, 2003; Pinquart & Duberstein, 2007). Tot slot bleek geen van de review studies te onderscheiden naar het type controlegroep. Het is echter bekend dat non-specifieke therapeutische factoren een significant effect hebben op het behandelresultaat en daarmee onderscheid aanbrengen tussen een wachtlijstgroep (WL) en een ander type controleconditie waarbij cliënten bepaalde aandacht hebben gekregen. De eerdere reviews hebben hiervoor echter niet gecontroleerd. In onze systematische review en meta-analyse hebben wij vooraf stringente criteria opgesteld voor het studiedesign met als doel de methodologische tekortkomingen van de eerdere reviews te voorkomen.
Doel van de studie
De belangrijkste doelen waren: [1] het geven van een kwantitatief overzicht over de effectiviteit van CGT in vergelijking met een wachtlijstgroep en een actieve controleconditie en [2] de specifieke toegevoegde waarde van CGT duidelijk maken.
Methode
Selectie van studies
Om relevante studies te identificeren werd een literatuuronderzoek uitgevoerd in de Cochrane Central Register of Controlled Trials en de databases van MEDLINE en PsycINFO uit de periode 1977 tot november 2006.
Inclusiecriteria
Studies met de volgende criteria werden geïncludeerd in onze meta-analyse:
- Het gebruik van een gerandomiseerd, gecontroleerd studiedesign.
- Inclusie van cliënten met een gemiddelde leeftijd van minimaal 60 jaar of een mediaan leeftijd van ten minste 60 jaar.
- Cliënten bij wie gediagnosticeerd was dat ze een gegeneraliseerde angststoornis, paniekstoornis, sociale fobie of agarofobie hadden, conform de diagnostische criteria van ICD-9, ICD-10, DSM-III, DSM-IIIR of DSM-IV en waarbij de diagnose was vastgesteld met behulp van een (semi)gestructureerd klinisch interview. Er werd gekozen voor deze angststoornissen vanwege de hoge prevalentie op oudere leeftijd (Kessler et al., 2005a; Kessler et al., 2005b).
- Inclusie van een behandelconditie met CGT, waarbij CGT was gedefinieerd als een protocollaire psychologische behandeling met minimaal psycho-educatie, relaxatietraining, cognitieve herstructurering van irrationele en maladaptieve angstgedachten en exposure aan angstopwekkende situaties en/of activiteiten.
- De effecten op angst, piekeren en/of depressie werden voor elke behandelconditie afzonderlijk gepresenteerd.
- Het gebruik van valide effectmaten (zelfrapportage-instrument of klinische interviews).
Behandelstudies zonder gerandomiseerd en gecontroleerd design, kwalitatieve reviews en studies met gemengde leeftijdscategorieën werden geëxcludeerd.
Selectieprocedure, dataverzameling en beoordeling van de kwaliteit
De geselecteerde studies werden door twee onderzoekers afzonderlijk gecodeerd. Verschillen in de coderingen werden besproken en na consensus samengevoegd tot één codering. Voor elke geselecteerde studie werd zodoende één coderingsformulier opgesteld met de volgende items: publicatiejaar, het aantal geïncludeerde cliënten, het aantal cliënten die de behandeling hebben afgerond, het aantal drop-outs, diagnose, diagnostische criteria, ziekteduur, leeftijd, geslacht, type behandeling, duur van de behandeling, aanwezigheid van en duur van de follow-up, uitkomstmaten, de resultaten op de relevante uitkomstmaten na de behandeling en het type controleconditie. Controlecondities waren geclassificeerd als ‘wachtlijstgroep’ of als actieve controleconditie waarbij cliënten specifieke aandacht kregen. De actieve controleconditie werd daarbij gedefinieerd als bestaande uit de gebruikelijke behandeling (treatment as usual) of andere behandelvormen met een contactfrequentie vergelijkbaar met CGT.
De methodologische kwaliteit van de geïncludeerde studies werd eveneens onafhankelijk beoordeeld aan de hand van de Amsterdam-Maastricht consensuslijst met een rangorde van 0 (slechte kwaliteit) tot 19 (excellente kwaliteit). Deze lijst gaat uit van de internationaal geaccepteerde Chalmerscriteria voor het beoordelen van de kwaliteit van behandelstudies (Chalmers et al., 1981; Van Tulder, Assendelft, Koes & Bouter, 1997). De Amsterdam-Maastricht consensuslijst wordt geaccepteerd door de Cochrane Review Group (Van Tulder et al., 1997) en is eerder in systematische reviews en meta-analyses gebruikt (Van Boeijen et al., 2005; Oude Voshaar, Couvee, Van Balkom, Mulder & Zitman, 2006).
Statistische analyse
De primaire uitkomstmaat was de ernst van de angstklachten. Secundaire uitkomstmaten waren de ernst van het piekeren, wat een algemeen kenmerk is van angststoornissen en depressie, en niet specifiek is voor alleen de gegeneraliseerde angststoornis (Starcevic et al., 2007). Om te controleren voor de non-specifieke effecten van aandacht voor de cliënt, werden de analyses voor de studies met een wachtlijstgroep en met een actieve controleconditie separaat uitgevoerd. A priori werd besloten om toe te passen: de Beck Anxiety Inventory (BAI; Beck, Epstein, Brown & Steer, 1988) en, indien niet beschikbaar, de Hamilton Anxiety Rating Scale (HARS; Hamilton, 1959) voor het meten van angstsymptomen; de Penn State Worrying Questionnaire (PSWQ; Meyer, Miller, Metzger & Borkovec, 1990) en indien niet beschikbaar, de Worry Domain Questionnaire (WDQ; Van Rijsoort, 1999) voor piekeren; en tot slot de Beck Depression Inventory (BDI; Beck, 1988) en indien niet beschikbaar, de Center for Epidemiological Studies rating Scale for Depression (CES-D; Radloff, 1977) voor depressieve symptomen.
In tegenstelling tot de eerdere systematische reviews en meta-analyses (Nordhus & Pallesen, 2003; Ayers et al., 2007; Pinquart & Duberstein, 2007) werden de data geanalyseerd met RevMan 4.2 (Cochrane statistical software). De Cochrane methodologie is momenteel de meest gebruikte methode en wordt wereldwijd geadviseerd om toe te passen in meta-analyses. Het gestandaardiseerde gemiddelde verschil (standardized mean difference, SMD) werd door ons gebruikt als maat voor het effect van de behandeling. De SMD is de grootte van het behandeleffect in elke studie, vergeleken met de waargenomen variabiliteit (het verschil in de gemiddelde uitkomst tussen beide behandelcondities gedeeld door de standaarddeviatie). Om heterogeniteit tussen de verschillende studies vast te stellen, werden chikwadraattoetsen gebruikt, en omdat het aantal geïncludeerde studies niet groot bleek, werd een p-waarde van < 0.10 als significant beschouwd (zie hiervoor ook het Cochrane handbook for systematic reviews of interventions 4.2.5; 4.2.5, p. 135; Higgins & Green, 2005). Tot slot werd er gecontroleerd voor publicatiebias.
Resultaten
Onderzoeksstrategie
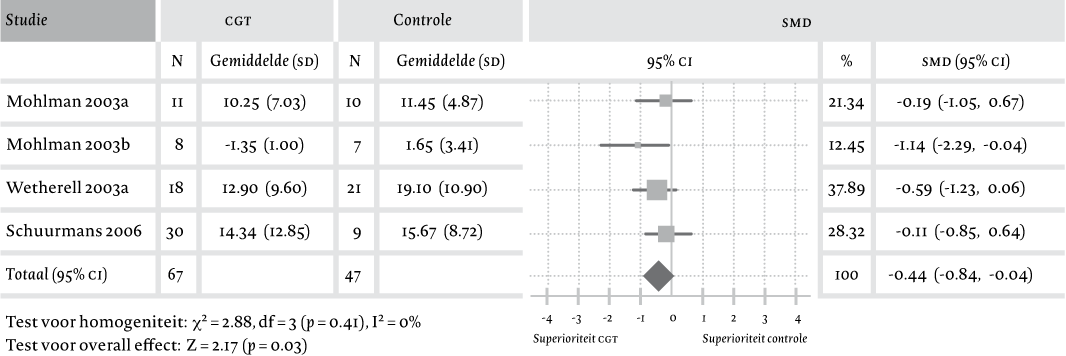
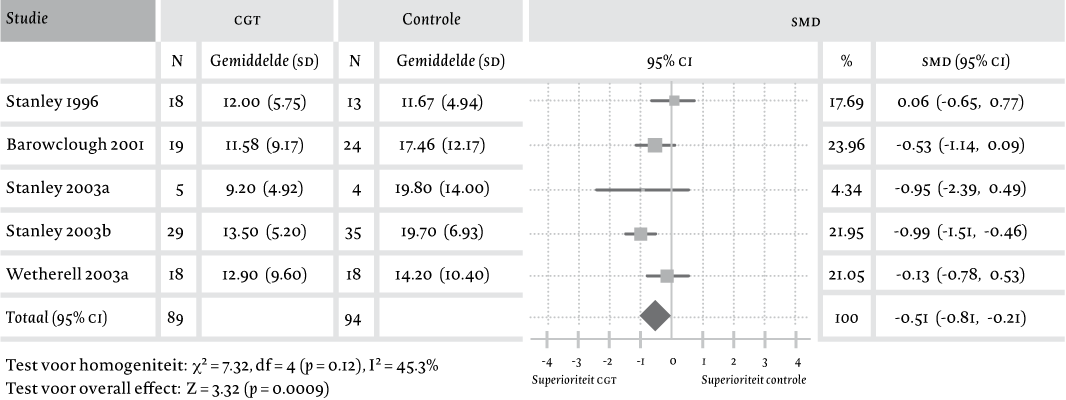
Het eerste literatuuronderzoek resulteerde in 959 referenties in MEDLINE en PsycINFO en 111 in de Cochrane Library. Hiervan werden 56 referenties als potentieel relevant geselecteerd. Van deze groep werden er 49 na lezing en beoordeling geëxcludeerd vanwege de volgende redenen: geen gerandomiseerd en gecontroleerd design (n = 38), geen adequate diagnostische procedures (n = 7), alleen evaluatie van medicamenteuze behandeling (n = 3), geen adequaat studiedesign (n = 1). De volgende zeven referenties voldeden aan de hiervoor geformuleerde inclusiecriteria: Barrowclough et al., 2001; Mohlman et al., 2003; Schuurmans et al., 2006; Stanley, Beck & De Witt Glasco, 1996; Stanley et al., 2003a; Stanley et al., 2003b; Wetherell, Gatz & Craske, 2003. Omdat Mohlman et al. (2003) twee verschillende pilotstudies beschreef, werden deze studies ook apart als a en b opgenomen in de meta-analyse. Wetherell et al. (2003) randomiseerde cliënten over drie condities, namelijk behandeling met CGT, behandeling door middel van een discussiegroep en een wachtlijstgroep. Op grond hiervan werd deze studie in de meta-analyse opgenomen in zowel de ‘CGT versus actieve controleconditie’ (CGT vergeleken met een discussiegroep) als de ‘CGT versus wachtlijstgroep’. De studie van Schuurmans et al. (2006), die enkel de mate van verandering van de klachten rapporteerde, kon worden opgenomen in de meta-analyse omdat de auteurs op verzoek de uitkomstscores hebben verstrekt.
Kwaliteit van de geselecteerde studies
De studies werden gescoord met behulp van de Amsterdam-Maastricht consensuslijst. Het scorebereik op deze lijst bedraagt 0 tot 19. Omdat zowel de therapeuten als de cliënten niet geblindeerd konden worden voor de gelote behandelconditie kon de maximale score niet hoger zijn dan 17. De geselecteerde studies bleken een score te hebben van 12 tot 15. Dit wijst op een gemiddelde tot goede kwaliteit van de studie.
Kenmerken van de studies
Tabel 1 geeft de kenmerken van de verschillende studies weer per conditie. Er waren vier studies die CGT met een wachtlijstgroep vergeleken met in totaal 146 cliënten. De gemiddelde leeftijd was 68 jaar en 73% was vrouw. Het uitvalpercentage was 22% (n = 32): in de CGT-conditie 26% (n = 23), in de wachtlijstgroep 16% (n = 9). Er was geen significant verschil in uitval tussen beide condities (Χ 2 = 1.81; df = 1, p = 0.18). De vijf studies die CGT met een actieve controle vergeleken includeerden 243 cliënten met een gemiddelde leeftijd van 69 jaar (77% was vrouw). Het uitvalpercentage was 25% (n = 60) en verschilde niet tussen beide condities: in de CGT-conditie 28% (n = 35), in de actieve controleconditie 21% (n = 25; Χ 2 = 1.70; df = 1, p = 0.19).
Bij de meeste studies werden alleen cliënten met een primaire diagnose gegeneraliseerde angststoornis (GAS) geïncludeerd. Er waren twee studies met een gemengde groep van angststoornis: paniekstoornis, sociale fobie of angststoornis niet anders omschreven (Barrowclough et al. 2001; Schuurmans et al., 2006). Comorbiditeit met een andere angststoornis of depressie (depressieve stoornis in engere zin of dysthymie) was toegestaan. De actieve behandelduur varieerde van acht tot vijftien sessies, zowel individueel (vier studies) als in groepen (vijf studies). De actieve controleconditie bestond uit wekelijkse telefoongesprekken en consultatie op verzoek (Stanley et al., 2003a), gebruikelijke behandeling (Stanley et al., 2003b), supportieve therapie (Barrowclough et al. 2001; Stanley et al., 1996), of een discussiegroep (Wetherell et al., 2003).
| * Deze studie had een design met drie condities: CGT versus actieve controle en WL, en was daarom opgenomen in beide meta-analyses. ** GAS: 35%; PS: 40%; AG zonder voorgeschiedenis met PS: 13%; SF: 13%. *** GAS: 19%; PS: 51%; SF: 2%; AS-NAO: 28%. Afkortingen: GAS = generaliseerde angststoornis; PS = paniekstoornis met/zonder agorafobie; SP = sociale fobie; AS-NAO = angststoornis niet anders omschreven; AG = agorafobie |
||||||||
| Studie | Aantal cliënten | Sekse | Gemiddelde | Primaire | Aantal | Groeps | ||
|---|---|---|---|---|---|---|---|---|
| Inclusie | Drop-outs | Afgerond | vrouw | leeftijd | diagnose | sessies | therapie | |
| n | n | n | % | (years) | ||||
| Mohlman et al., 2003a | 27 | 6 | 21 | 70% | 66 | GAS | 13 | Nee |
| Mohlman et al., 2003b | 15 | – | 15 | 60% | 68 | GAS | 13 | Nee |
| Wetherell et al., 2003 * | 49 | 10 | 39 | 80% | 67 | GAS | 12 | Ja |
| Schuurmans et al., 2006 | 55 | 16 | 39 | 73% | 70 | GAS, PS, AG, SF** | 15 | Nee |
| Totaal CGT vs. WL | 146 | 32 | 114 | 73% | 68 | |||
| Stanley et al. 1996 | 48 | 17 | 31 | 71% | 68 | GAS | 14 | Ja |
| Barrowclough et al., 2001 | 55 | 12 | 43 | 77% | 72 | GAS, PS, SF, AS-NAO*** | 8 – 12 | Nee |
| Stanley et al., 2003 | 12 | 3 | 9 | 83% | 71 | GAS | 8 | Nee |
| Stanley et al., 2003 | 85 | 21 | 64 | 75% | 66 | GAS | 15 | Ja |
| Wetherell et al., 2003 * | 52 | 16 | 36 | 80% | 67 | GAS | 12 | Ja |
| Total CBT vs. active control | 250 | 67 | 183 | 77% | 69 | |||
Meta-analyses
De resultaten op de primaire uitkomstmaat, ernst van de angst, worden voor de twee analyses weergegeven in figuur 1 en 2. In zowel de vergelijking CGT met WL als CGT met actieve controle werd geen heterogeniteit met betrekking tot de primaire uitkomstmaat vastgesteld (respectievelijk p = .41 en p = 0.12). Bij de vergelijking CGT met wachtlijst was de SMD 0.44 in het voordeel van CGT [95% CI: -0.84, -0.04; Z = 2.17; p < .05], en bij de vergelijking CGT met actieve controle was de SMD 0.51 in het voordeel van CGT [95% CI: -0.81, -0.21; Z = 3.32; p <.001].
In tabel 2 worden de analyses weergegeven van de secundaire uitkomstmaten. In de vergelijking CGT met WL was er geen sprake van heterogeniteit voor zowel depressie (p = 0.35) als piekeren (p = 0.58). CGT bleek voor beide uitkomstmaten superieur ten opzichte van WL (zie tabel 2). In de vergelijking CGT met actieve controle was geen heterogeniteit voor depressie (p = 0.11), echter wel voor piekeren (p = 0.06). Vergeleken met de actieve controle was CGT superieur voor depressie, echter voor piekeren was er een trend naar superioriteit voor CGT (p = 0.07). Om te controleren voor publicatiebias werd een zogenaamde funnel plot analyse uitgevoerd. Dit is een analyse om te controleren voor het publiceren van alleen studies met een positief behandelresultaat. Indien dit namelijk het geval is, kunnen bij meta-analyses ongerechtvaardigde conclusies worden getrokken. Hieruit bleek dat één kleine studie (Stanley et al., 2003b) verantwoordelijk was voor mogelijke publicatiebias. Echter, wanneer deze studie uit de meta-analyses werd verwijderd, had dit geen invloed op de eerdere resultaten.
| * Een random effect model is toegepast voor correctie op heterogeniteit (p < .10). | |||||
| Aantal cliënten | Test voor | Gepoolde standardized | P- | ||
|---|---|---|---|---|---|
| CGT | Controle | heterogeniteit | mean difference [95% CI] | waarde | |
| CGT versus WL | |||||
| Piekeren | 54 | 47 | Chi 2 = 1.97; df = 3, p = 0.58 | -0.57 [-0.97, -0.17] | .005 |
| Depressie | 54 | 47 | Chi 2 = 3.32; df = 3, p = 0.35 | -0.54 [-0.94, -0.14] | .008 |
| CGT versus actieve controle | |||||
| Piekeren | 70 | 70 | Chi 2 = 7.34; df = 3, p = 0.06 | -0.54 [-1.13, 0.04] * | .07 |
| Depressie | 89 | 94 | Chi 2 = 7.62; df = 4; p = 0.11 | -0.35 [-0.64, -0.05] | .02 |
Discussie
Hoofdbevindingen
Deze meta-analyse heeft vastgesteld dat CGT bij ouderen met angststoornissen effectief is ten opzichte van zowel WL- als een actieve controleconditie. In beide condities werd een vergelijkbare effectgrootte gemeten. Men zou echter verwachten dat het effect van CGT vergeleken met een WL groter is dan in de vergelijking met een actieve controle. Dit wordt veroorzaakt door de relatief grote effecten van de studies van Stanley et al. (2003a en b). Een mogelijke verklaring zou kunnen zijn dat in beide studies de invloed van non-specifieke therapiefactoren geringer is vanwege de relatief korte duur van therapeut-cliëntcontacten in beide controlecondities. Dit is echter niet consistent met het gegeven dat effecten van beide studies ook groter zijn in drie van de vier studies in de CGT- versus WL-groep. Het meest waarschijnlijk is dat in beide meta-analyses het aantal geïncludeerde studies gering is, waardoor de invloed van één enkele studie relatief groot kan zijn.
Methodologische overwegingen
De belangrijkste beperking van deze meta-analyse is het bescheiden aantal geïncludeerde studies met relatief kleine steekproeven. Dit kan tot een risico op publicatiebias leiden. Hoewel de controle hierop niet eenduidig bleek (funnel plot), is deze ook niet suggestief voor publicatiebias. Vanwege het kleine aantal studies met voornamelijk cliënten met GAS zijn subgroepanalyses met differentiatie naar angststoornis niet mogelijk. Twee van de zeven studies hadden een gemengde groep angststoornissen geïncludeerd. Omdat alle studies een hoge comorbiditeit hadden met andere angststoornissen en depressie, en de uitkomstmaten niet specifiek waren voor de verschillende angststoornissen, werden deze verschillen als niet relevant beschouwd. Omdat de meerderheid van de cliënten toch de diagnose GAS had, zijn de bevindingen mogelijk het meest generaliseerbaar voor deze diagnostische categorie. Omdat GAS op oudere leeftijd toch de meest prevalente angststoornis lijkt, wordt met deze meta-analyse het belang van behandeling met CGT bij een steeds groter wordende populatie van ouderen onderbouwd.
De a priori opgestelde inclusiecriteria voorkwamen dat cliënten met non-specifieke angstklachten als gevolg van tijdelijke stressoren waren meegenomen in de analyse. Dit leidde ertoe dat alleen cliënten die daadwerkelijk leden aan een psychische aandoening waren opgenomen in de analyse, waarmee mogelijke vertekening van de behandelresultaten werd voorkomen.
Klinische implicaties
Angststoornissen worden op oudere leeftijd nauwelijks behandeld. Dit is schrijnend, gegeven het feit dat ook op oudere leeftijd de kwaliteit van leven hierdoor significant afneemt. Onze bevindingen bevestigen dat CGT, net als bij jongere volwassenen met angststoornissen, bij ouderen een adequate behandeling is. Hoewel antidepressiva ook effectief zijn bij de behandeling van angststoornissen, hebben veel ouderen weerstand tegen het gebruik van antidepressiva (Givens et al., 2006). Bovendien hebben ouderen vaak ook last van bepaalde somatische aandoeningen, zoals cardiovasculaire aandoeningen en artrose. Het gelijktijdig gebruik van moderne antidepressiva, zoals de serotonine heropname remmers (SSRI’s), en acetylsalicylzuur (Aspirine®) of NSAID’s (pijnstillers of ontstekingsremmers zoals ibuprofen) verhoogt het risico op maag-darmbloedingen (Weinrieb, Auraicombe, Lynch & Lewis, 2005; Yuan, Tsoi & Hunt, 2006). Omdat het gebruik van zowel benzodiazepines (wat nog steeds bij ouderen veelvuldig voorkomt) als antidepressiva het risico op cognitieve beperkingen (verminderde concentratie, verminderd geheugen), vallen en fracturen 1.4 tot 2.4 maal verhoogt, is CGT wellicht voor ouderen een aantrekkelijker en constructiever alternatief dan medicamenteuze behandeling (Ensrud et al., 2002; Ensrud et al., 2003; French et al., 2006; Hartikainen, Lonnroos & Louhivuori, 2007; Liu et al., 1998; Kurzthaler et al., 2005; Paterniti, Dufouil & Alperovitch, 2002; Wang, Bohn, Glynn, Mogun & Avorn, 2001a en b).
Echter, bij ouderen kunnen zich ook bij het toepassen van CGT moeilijkheden voordoen. Ouderen neigen ernaar hun klachten in termen van fysieke ongemakken te bespreken en er zijn aanwijzingen dat zij moeite hebben om strikt cognitieve technieken toe te passen en zich aan het protocol te houden (Hyer, Kramer & Sohnle, 2004; Rainsford, 2002; Schuurmans et al., 2006). Om de therapietrouw te bevorderen en daarmee het effect van CGT te vergroten, is het van belang specifieke aandacht te schenken aan de therapeutische relatie door motiverende strategieën te implementeren om cliënten te helpen over hun vaak al tientallen jaren bestaande klachten heen te komen. Extra aandacht voor psycho-educatie, hulp bij het uitvoeren van huiswerk, contact met de familie en cliënten thuis bezoeken zijn hierbij behulpzaam (Barrowclough et al., 2001; Hyer et al., 2004; Mohlman et al., 2003; Stanley et al., 2003a; Wetherell et al., 2003).
Omdat er te weinig follow-up data beschikbaar waren, werden deze in onze meta-analyses niet meegenomen. Van de zeven studies rapporteerden er vijf echter follow up data met een verdere afname van de angstklachten (Barrowclough et al., 2001; Mohlman et al., 2003; Stanley et al., 1996; Stanley et al., 2003a; Wetherell et al., 2003). Dit komt overeen met de bevindingen bij jongere volwassenen (Barlow, Gorman, Shear & Woods, 2000; Bockting et al., 2006; Furukawa, Watano & Churchill, 2006; Marks, 1997; Mitte, 2005b; Mitte, 2006; Nadiga, Hensley & Uhlenhuth, 2003; Norton & Price, 2007).
Conclusie
Cognitieve gedragstherapie is een effectieve en bewezen effectieve behandeling voor cliënten ouder dan 60 jaar met angststoornissen. Deze doelgroep verdient meer aandacht van zowel wetenschappers als professionals die werkzaam zijn in de eerstelijns zorg en gespecialiseerde tweedelijns geestelijke gezondheidszorg.
Voor een uitgebreide beschrijving van de methodologie, resultaten en beperkingen van onze meta-analyse wordt verwezen naar het Engelse artikel (Hendriks, Oude Voshaar, Keijsers, Hoogduin & Van Balkom, 2008).
Referenties
Abramowitz, J.S. (1997). Effectiveness of psychological and pharmacological treatments for obsessive-compulsive disorder: A quantitative review. Journal of Consulting and Clinical Psychology, 65, 44-52.
Ayers, C.R., Sorrell, J.T., Thorp, S.R. & Wetherell, J.L. (2007). Evidence-based psychological treatments for late-life anxiety. Psychology and Aging, 22, 8-17.
Bakker, A., Balkom, A.J. van & Spinhoven, P. (2002). SSRIs vs. TCAs in the treatment of panic disorder: A meta-analysis. Acta Psychiatrica Scandinavica, 106, 163-167.
Balkom, A.J. van, Bakker, A., Spinhoven, P., Blaauw, B.M., Smeenk, S. & Ruesink, B. (1997). A meta-analysis of the treatment of panic disorder with or without agoraphobia: A comparison of psychopharmacological, cognitive-behavioral, and combination treatments. Journal of Nervous and Mental Disease, 185, 510-516.
Balkom, A.J. van, Beekman, A.T., Beurs, E. de, Deeg, D.J., Dyck, R. van & Tilburg, W. van (2000). Comorbidity of the anxiety disorders in a community-based older population in The Netherlands. Acta Psychiatrica Scandinavica, 101, 37-45.
Barlow, D.H., Gorman, J.M., Shear, M.K. & Woods, S.W. (2000). Cognitive- behavioral therapy, imipramine, or their combination for panic disorder: A randomized controlled trial. Journal of the American Medical Association, 283, 2529–2536.
Barrowclough, C., King, P., Colville, J., Russell, E., Burns, A. & Tarrier, N. (2001). A randomized trial of the effectiveness of cognitive-behavioral therapy and supportive counseling for anxiety symptoms in older adults. Journal of Consulting and Clinical Psychology, 69, 756-762.
Beck, A.T., Epstein, N., Brown, G. & Steer, R.A. (1988). An inventory for measuring clinical anxiety: psychometric properties. Journal of Consulting and Clinical Psychology, 56, 893-897.
Beck, A.T. (1988). Psychometric properties of the Beck Depression Inventory: Twenty-five years of evaluation. Clinical Psychology Review, 8, 77-100.
Beekman, A.T., Bremmer, M.A., Deeg, D.J., Balkom, A.J. van, Smit, J.H., Beurs, E. de, et al. (1998). Anxiety disorders in later life: A report from the Longitudinal Aging Study Amsterdam. International Journal of Geriatric Psychiatry, 13, 717-726.
Beekman, A.T., Beurs, E. de, Balkom, A.J. van, Deeg, D.J., Dyck, R. van & Tilburg, W. van (2000). Anxiety and depression in later life: Co-occurrence and communality of risk factors. American Journal of Psychiatry, 157, 89-95.
Beurs, E. de, Beekman, A.T., Balkom, A.J. van, Deeg, D.J., Dyck, R. van & Tilburg, W. van (1999). Consequences of anxiety in older persons: Its effect on disability, well-being and use of health services. Psychological Medicine, 29, 583-593.
Bisson, J. & Andrew, M. (2007). Psychological treatment of post-traumatic stress disorder (PTSD). Cochrane Database of Systematic Reviews, CD003388.
Bockting, C.L., Spinhoven, P., Koeter, M.W., Wouters, L.F., Visser, I. & Schene, A.H. (2006). Differential predictors of response to preventive cognitive therapy in recurrent depression: A 2-year prospective study. Psychotherapy and Psychosomatics, 75, 229-236.
Boeijen, C.A. van, Balkom, A.J. van, Oppen, P. van, Blankenstein, N., Cherpanath, A. & Dyck, R. van (2005). Efficacy of self-help manuals for anxiety disorders in primary care: A systematic review. Family Practice, 22, 192-196.
Bouman, T.K., Luteijn, F. & Albersnagel, F.A. (1985). Enige ervaringen met de Beck Depression Inventory. Gedrag: Tijdschrift voor Psychologie, 13, 13-24.
Bouman, T.K., Ruiter, C. de & Hoogduin, C.A.L. (1997). Anxiety Disorders Interview Schedule for DSM-IV: Lifetime version (vertaald in het Nederlands, niet gepubliceerd).
Bradley, R., Greene, J., Russ, E., Dutra, L. & Westen, D. (2005). A multidimensional meta-analysis of psychotherapy for PTSD. American Journal of Psychiatry, 162, 214-227.
Brenes, G.A., Kritchevsky, S.B., Mehta, K.M., Yaffe, K., Simonsick, E.M., Ayonayon, H., et al. (2007). Scared to death: results from the health, aging, and body composition study. American Journal of Geriatric Psychiatry, 15, 262-265.
Cassem, E.H. (1995). Depressive disorders in the medically ill: An overview. Psychosomatics, 36, S2-10.
Cassidy, E.L., Baird, E. & Sheikh, J.I. (2001). Recruitment and retention of elderly patients in clinical trials: Issues and strategies. American Journal of Geriatric Psychiatry, 9, 136-140.
Chalmers, T.C., Smith, H. Jr., Blackburn, B., Silverman, B., Schroeder, B., Reitman, D. & Ambroz, A. (1981). A method for assessing the quality of a randomized control trial. Controlled Clinical Trials, 2, 31-49.
Crittendon, J. & Hopko, D.R. (2006). Assessing worry in older and younger adults: Psychometric properties of an abbreviated Penn State Worry Questionnaire (PSWQ-A). American Journal of Geriatric Psychiatry, 20, 1036-1054.
Di Nardo, P.A., Brown, T.A. & Barlow, D.H. (1994). Anxiety Disorders Interview Schedule for DSM-IV: Lifetime version. Albany, NY: Graywind Publications.
Ensrud, K.E., Blackwell, T.L., Mangione, C.M., Bowman, P.J., Whooley, M.A., Bauer, D.C., et al. (2002). Central nervous system-active medications and risk for falls in older women. Journal of de American Geriatrics Society, 50, 1629-1637.
Ensrud, K.E., Blackwell, T., Mangione, C.M., Bowman, P.J., Bauer, D.C., Schwartz, A., et al. (2003). Central nervous system active medications and risk for fractures in older women. Archives of Internal Medicine, 163, 949-957.
Ettner, S.L. & Hermann, R.C. (1997). Provider specialty choice among Medicare beneficiaries treated for psychiatric disorders. Health Care Financing Review, 18, 43-59.
Fedoroff, I.C. & Taylor, S. (2001). Psychological and pharmacological treatments of social phobia: A meta-analysis. Journal of Clinical Psychopharmacology, 21, 311-324.
Flint, A.J. (1994). Epidemiology and comorbidity of anxiety disorders in the elderly. American Journal of Psychiatry, 151, 640-649.
Flint, A.J., Koszycki, D., Vaccarino, F.J., Cadieux, A., Boulenger, J.P. & Bradwejn, J. (1998). Effect of aging on cholecystokinin-induced panic. American Journal of Psychiatry, 155, 283-285.
Flint, A.J. (2005). Anxiety and its disorders in late life: Moving the field forward. American Journal of Geriatric Psychiatry, 13, 3-6.
Flint, A.J. (2007). Anxiety disorders in later life: From epidemiology to treatment. American Journal of Geriatric Psychiatry, 15, 635-638.
French, D.D., Campbell, R., Spehar, A., Cunningham, F., Bulat, T. & Luther, S.L. (2006). Drugs and falls in community-dwelling older people: A national veterans study. Clinical Therapeutics, 28, 619-630.
Furukawa, T.A., Watanabe, N. & Churchill, R. (2006). Psychotherapy plus antidepressant for panic disorder with or without agoraphobia: Systematic review. British Journal of Psychiatry, 188, 305–312.
Givens, J.L., Datto, C.J., Ruckdeschel, K., Knott, K., Zubritsky, C., Oslin, D.W., et al. (2006). Older patients’ aversion to antidepressants: A qualitative study. Journal of General Internal Medicine, 21, 146-151.
Goldberg, J.H., Breckenridge, J.N. & Sheikh, J.I. (2003). Age differences in symptoms of depression and anxiety: Examining behavioral medicine outpatients. Journal of Behavioral Medicine, 26, 119-132.
Griez, E.J., Colasanti, A., Diest, R. van, Salamon, E. & Schruers, K. (2007). Carbon dioxide inhalation induces dose-dependent and age-related negative affectivity. PLoS ONE, 2, e987.
Gross, J.J., Carstensen, L.L., Pasupathi, M., Tsai, J., Skorpen, C.G. & Hsu, A.Y. (1997). Emotion and aging: experience, expression, and control. Psychology and Aging, 12, 590-599.
Gurian, B.S. & Miner, J.H. (1991). Clinical presentation of anxiety in the elderly. In: C. Salzman & B.D. Lebowitz (Eds.), Anxiety in the elderly: Treatment and research (pp. 31-44). New York: Springer.
Hamilton, M. (1959). The assessment of anxiety states by rating. British Journal of Medical Psychology, 32, 50-55.
Hartikainen, S., Lonnroos, E. & Louhivuori, K. (2007). Medication as a risk factor for falls: Critical systematic review. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences, 62, 1172-1181.
Hendriks, G.J., Oude Voshaar, R.C., Keijsers, G.P., Hoogduin, C.A. & Balkom, A.J. van (2008). Cognitivebehavioural therapy for late-life anxiety disorders: A systematic review and meta-analysis. Acta Psychiatrica Scandinavica, 117, 403–411.
Higgins, J.P.T. & Green, S. (Eds.). (2005). Cochrane handbook for systematic reviews of interventions 4.2.5 (updated May 2005). http://www.cochrane.org/resources/handbook/hbook.htm (accessed 31st May 2005).
Hout, H.P. van, Beekman, A.T., Beurs, E. de, Comijs, H., Marwijk, H. van, Haan, M. de, et al. (2004). Anxiety and the risk of death in older men and women. British Journal of Psychiatry, 185, 399–404.
Hunt, S., Wisocki, P. & Yanko, J. (2003). Worry and use of coping strategies among older and younger adults. Journal of Anxiety Disorders, 17, 547-560.
Hyer, L., Kramer, D. & Sohnle, S. (2004). CBT with older people: Alterations and the value of the therapeutic alliance. Psychotherapy: Theory, Research, Practice, Training, 41, 276-291.
Jorm, A.F. (2000). Does old age reduce the risk of anxiety and depression? A review of epidemiological studies across the adult life span. Psychological Medicine, 30, 11-22.
Kampman, M., Keijsers, G.P.J. & Hendriks, G.J. (2011). Protocollaire behandeling van patiënten met een paniekstoornis met of zonder agorafobie: Interoceptieve exposure, cognitieve gedragstherapie en exposure-in-vivo. In: G.P.J. Keijsers, A. van Minnen en C.A.L. Hoogduin (red.), Protocollaire behandelingen voor volwassenen 1. Amsterdam: Boom.
Karajgi, B., Rifkin, A., Doddi, S. & Kolli, R. (1990). The prevalence of anxiety disorders in patients with chronic obstructive pulmonary disease. American Journal of Psychiatry, 147, 200–201.
Katon, W., Hall, M.L., Russo, J., Cormier, L., Hollifield, M., Vitaliano, P.P., et al. (1988). Chest pain: Relationship of psychiatric illness to coronary arteriographic results. American Journal of Medicine, 84, 1-9.
Kessler, R.C., Berglund, P., Demler, O., Jin, R., Merikangas, K.R. & Walters, E.E. (2005a). Lifetime prevalence and age-of-onset distributions of DSM-IV disorders in the National Comorbidity Survey Replication. Archives of General Psychiatry, 62, 593-602.
Kessler, R.C., Chiu, W.T., Demler, O., Merikangas, K.R. & Walters, E.E. (2005b). Prevalence, severity, and comorbidity of 12-month DSM-IV disorders in the National Comorbidity Survey Replication. Archives of General Psychiatry, 62, 617-627.
Klapow, J., Kroenke, K., Horton, T., Schmidt, S., Spitzer, R. & Williams, J.B. (2002). Psychological disorders and distress in older primary care patients: A comparison of older and younger samples. Psychosomatic Medicine, 64, 635-643.
Kurzthaler, I., Wambacher, M., Golser, K., Sperner, G., Sperner-Unterweger, B., Haidekker, A., et al. (2005). Alcohol and benzodiazepines in falls: An epidemiological view. Drug and Alcohol Dependence, 79, 225-230.
Lau, A.W., Edelstein, B.A. & Larkin, K.T. (2001). Psychophysiological arousal in older adults: A critical review. Clinical Psychology Review, 21, 609-630.
Linden, G.J. van der, Stein, D.J. & Balkom, A.J. van (2000). The efficacy of the selective serotonin reuptake inhibitors for social anxiety disorder (social phobia): a meta-analysis of randomized controlled trials. International Clinical Psychopharmacology, 15 Suppl 2, S15-S23.
Lindesay, J. (1991). Phobic disorders in the elderly. British Journal of Psychiatry, 159, 531-541.
Liu, B., Anderson, G., Mittmann, N., To, T., Axcell, T. & Shear, N. (1998). Use of selective serotonin-reuptake inhibitors of tricyclic antidepressants and risk of hip fractures in elderly people. Lancet, 351, 1303-1307.
Marks, I. (1997). Behaviour therapy for obsessive-compulsive disorder: A decade of progress. Canadian Journal of Psychiatry, 42, 1021–1027.
Meyer, T.J., Miller, M.L., Metzger, R.L. & Borkovec, T.D. (1990). Development and validation of the Penn State Worry Questionnaire. Behaviour Research and Therapy, 28, 487-495.
Mitte, K. (2005a). A meta-analysis of the efficacy of psycho- and pharmacotherapy in panic disorder with and without agoraphobia. Journal of Affective Disorders, 88, 27-45.
Mitte, K. (2005b). Meta-analysis of cognitive-behavioral treatments for generalized anxiety disorder: A comparison with pharmacotherapy. Psychological Bulletin, 131, 785-795.
Mitte, K. (2006). Review: psychotherapy plus antidepressant therapy increases response rate in people with panic disorder more than either treatment alone. Evidence Based Mental Health, 9, 98.
Mohlman, J., Gorenstein, E.E., Kleber, M., Jesus, M. de, Gorman, J.M. & Papp, L.A. (2003). Standard and enhanced cognitive-behavior therapy for late-life generalized anxiety disorder: Two pilot investigations. American Journal of Geriatric Psychiatry, 11, 24-32.
Nadiga, D.N., Hensley, P.L. & Uhlenhuth, E.H. (2003). Review of the long-term effectiveness of cognitive behavioral therapy compared to medications in panic disorder. Depression and Anxiety, 17, 58-64.
Nordhus, I.H. & Pallesen, S. (2003). Psychological treatment of late-life anxiety: An empirical review. Journal of Consulting and Clinical Psychology, 71, 643-651.
Norton, P.J. & Price, E.C. (2007). A meta-analytic review of adult cognitive-behavioral treatment outcome across the anxiety disorders. Journal of Nervous and Mental Disease, 195, 521-531.
Nuyen, J., Volkers, A.C., Verhaak, P.F., Schellevis, F.G., Groenewegen, P.P. & Bos, G.A. van den (2005). Accuracy of diagnosing depression in primary care: The impact of chronic somatic and psychiatric co-morbidity. Psychological Medicine, 35, 1185-1195.
Oude Voshaar, R.C., Couvee, J.E., Balkom, A.J. van, Mulder, P.G. & Zitman, F.G. (2006). Strategies for discontinuing long-term benzodiazepine use: Meta-analysis. British Journal of Psychiatry, 189, 213-220.
Paterniti, S., Dufouil, C. & Alperovitch, A. (2002). Long-term benzodiazepine use and cognitive decline in the elderly: The Epidemiology of Vascular Aging Study. Journal of Clinical Psychopharmacology, 22, 285-293.
Penninx B.W., Nolen, W.A., Lamers, F., Zitman, F.G., Smit, J.H., Spinhoven, P., et al. (2011). Two-year course of depressive and anxiety disorders: Results from the Netherlands Study of Depression and Anxiety (NESDA). Journal of Affective Disorders, 133(1-2), 76-85.
Pinquart, M. & Duberstein, P.R. (2007). Treatment of anxiety disorders in older adults: A meta-analytic comparison of behavioral and pharmacological interventions. American Journal of Geriatric Psychiatry, 15, 639-651.
Radloff, L.S. (1977). The CES-D Scale: A self-report depression scale for research in the general population. Applied-Psychological-Measurement, 1, 385-401.
Rainsford, C. (2002). Counseling older adults. Reviews in Clinical Gerontology, 12, 159-164.
Rijsoort, S. van (1999). The Penn State Worry Questionnaire and the Worry Domains Questionnaire: Structure, reliability and validity. Clinical Psychology and Psychotherapy, 6, 297-307.
Schoevers, R.A., Beekman, A.T., Deeg, D.J., Geerlings, M.I., Jonker, C. & Tilburg, W. van (2000). Risk factors for depression in later life: Results of a prospective community based study (AMSTEL). Journal of Affective Disorders, 59, 127-137.
Schuurmans, J., Comijs, H.C., Beekman, A.T., Beurs E. de, Deeg, D.J., Emmelkamp, P.M., et al. (2005). The outcome of anxiety disorders in older people at 6-year follow-up: Results from the Longitudinal Aging Study Amsterdam. Acta Psychiatrica Scandinavica, 111, 420-428.
Schuurmans, J., Comijs, H., Emmelkamp, P.M., Gundy, C.M., Weijnen, I., Hout, M. van den, et al. (2006). A randomized, controlled trial of the effectiveness of cognitive-behavioral therapy and sertraline versus a waitlist control group for anxiety disorders in older adults. American Journal of Geriatric Psychiatry, 14, 255-263.
Segui, J., Salvador-Carulla, L., Marquez, M., Garcia, L., Canet, J. & Ortiz, M. (2000). Differential clinical features of late-onset panic disorder. Journal of Affective Disorders, 57, 115-124.
Seidler, G.H. & Wagner, F.E. (2006). Comparing the efficacy of EMDR and trauma-focused cognitive-behavioral therapy in the treatment of PTSD: A meta-analytic study. Psychological Medicine, 36, 1515-1522.
Seung Kim, H.F., Braun, U. & Kunik, M.E. (2001). Anxiety and depression in medically ill older adults. Journal of Clinical Geropsychology, 7, 117-130.
Shah, R., McNiece, R. & Majeed, A. (2001). General practice consultation rates for psychiatric disorders in patients aged 65 and over: Prospective cohort study. International Journal of Geriatric Psychiatry, 16, 57-63.
Sheehan, B., Philpot, M. & Banerjee, S. (2002). Attributions of physical symptoms in patients of an old age psychiatry service. International Journal of Geriatric Psychiatry, 17, 61-64.
Sheikh, J.I., Lauderdale, S.A. & Cassidy, E.L. (2004a). Efficacy of sertraline for panic disorder in older adults: A preliminary open-label trial. American Journal of Geriatric Psychiatry, 12, 230.
Sheikh, J.I., Swales, P.J., Carlson, E.B. & Lindley, S.E. (2004). Aging and panic disorder: Phenomenology, comorbidity, and risk factors. American Journal of Geriatric Psychiatry, 12, 102-109.
Stanley, M.A., Beck, J.G. & De Witt Glassco, J. (1996). Treatment of generalized anxiety in older adults: A preliminary comparison of cognitive-behavioral and supportive approaches. Behavior Therapy, 27, 565-581.
Stanley, M.A., Beck, J.G., Novy, D.M., Averill, P.M., Swann, A.C., Diefenbach, G.J., et al. (2003a). Cognitive-behavioral treatment of late-life generalized anxiety disorder. Journal of Consulting and Clinical Psychology, 71, 309-319.
Stanley, M.A., Hopko, D.R., Diefenbach, G.J., Bourland, S.L., Rodriguez, H. & Wagener, P. (2003b). Cognitive-behavior therapy for late-life generalized anxiety disorder in primary care: Preliminary findings. American Journal of Geriatric Psychiatry, 11, 92-96.
Starcevic, V., Berle, D., Milicevic, D., Hannan, A., Lamplugh, C. & Eslick, G. D. (2007). Pathological worry, anxiety disorders and the impact of co-occurrence with depressive and other anxiety disorders. Journal of Anxiety Disorders, 10, 1016-1027.
Stein, D.J., Seedat, S., Linden, G.J. van der & Zungu-Dirwayi, N. (2000). Selective serotonin reuptake inhibitors in the treatment of post-traumatic stress disorder: A meta-analysis of randomized controlled trials. International Clinical Psychopharmacology, 15 Suppl 2, S31-S39.
Trimbos-instituut (2008). Addendum ouderen bij de Multidisciplinaire richtlijn Angststoornissen. Utrecht: Trimbos-instituut.
Tulder, M.W. van, Assendelft, W.J., Koes, B.W. & Bouter, L.M. (1997). Method guidelines for systematic reviews in the Cochrane Collaboration Back Review Group for Spinal Disorders. Spine, 22, 2323-2330.
Volkers, A.C., Nuyen, J., Verhaak, P.F. & Schellevis, F.G. (2004). The problem of diagnosing major depression in elderly primary care patients. Journal of Affective Disorders, 82, 259-263.
Wang, P.S., Bohn, R.L., Glynn, R.J., Mogun, H. & Avorn, J. (2001a). Hazardous benzodiazepine regimens in the elderly: Effects of half-life, dosage, and duration on risk of hip fracture. American Journal of Psychiatry, 158, 892-898.
Wang, P.S., Bohn, R.L., Glynn, R.J., Mogun, H. & Avorn, J. (2001b). Zolpidem use and hip fractures in older people. Journal of the American Geriatrics Society, 49, 1685-1690.
Wang, P.S., Lane, M., Olfson, M., Pincus, H.A., Wells, K.B. & Kessler, R.C. (2005). Twelve-month use of mental health services in the United States: Results from the National Comorbidity Survey Replication. Archives of General Psychiatry, 62, 629-640.
Watts, S.C., Bhutani, G.E., Stout, I.H., Ducker, G.M., Cleator, P.J., McGarry, J., et al. (2002). Mental health in older adult recipients of primary care services: is depression the key issue? Identification, treatment and the general practitioner. International Journal of Geriatric Psychiatry
, 17, 427-437.
Weinrieb, R.M., Auriacombe, M., Lynch, K.G. & Lewis, J.D. (2005). Selective serotonin re-uptake inhibitors and the risk of bleeding. Expert Opinion on Drug Safety, 4, 337–344.
Weijnen, I.J.C. & Beurs, E. de (2001). Angststoornissen bij ouderen. In: A.J.L.M. van Balkom, P. van Oppen, R. van Dyck (red.). Behandelingsstrategieën bij angststoornissen (pp. 171-187). Houten/Diemen: Bohn Stafleu van Loghum.
Weijnen, I.J.C., Schuurmans, J., Comijs, H.C., Emmelkamp, P.M.G., Dyck, R. van & Hout, M.A. van (2006). The phenomenology of anxiety in older adults. In: J. Schuurmans. Anxiety in late life: Moving toward a tailored treatment (Thesis; pp. 31-50). Amsterdam: Vrije Universiteit Amsterdam.
Wetherell, J.L. & Gatz, M. (2001). Recruiting anxious older adults for a psychotherapy outcome study. Journal of Clinical Geropsychology, 7, 29-38.
Wetherell, J.L., Gatz, M. & Craske, M.G. (2003). Treatment of generalized anxiety disorder in older adults. Journal of Consulting and Clinical Psychology, 71, 31-40.
Wetherell, J.L., Thorp, S.R., Patterson, T.L., Golshan, S., Jeste, D.V. & Gatz, M. (2004a). Quality of life in geriatric generalized anxiety disorder: A preliminary investigation. Journal of Psychiatric Research, 38, 305-312.
Wetherell, J.L., Kaplan, R.M., Kallenberg, G., Dresselhaus, T.R., Sieber, W.J. & Lang, A.J. (2004b). Mental health treatment preferences of older and younger primary care patients. International Journal of Psychiatry in Medicine, 34, 219-233.
Wetherell, J.L., Maser, J.D. & Balkom, A. van (2005). Anxiety disorders in the elderly: outdated beliefs and a research agenda. Acta Psychiatrica Scandinavica, 111, 401-402.
Wulsin, L.R., Hillard, J.R., Geier, P., Hissa, D. & Rouan, G.W. (1988). Screening emergency room patients with atypical chest pain for depression and panic disorder. International Journal of Psychiatry in Medicine, 18, 315-323.
Yuan, Y., Tsoi, K. & Hunt, R.H. (2006). Selective serotonin reuptake inhibitors and risk of upper GI bleeding: confusion or confounding? American Journal of Medicine, 119, 719–727.
